Самое эффективное народное средство по лечению пролежней. Чем можно лечить пролежни у лежачих больных в домашних условиях?
Мазь от пролежней - это эффективное лекарственное средство. На современном этапе представлено достаточно большое количество препаратов, способных лечить данную проблему. Они обычно разделены на группы, которые стоит применять в зависимости от стадии развития заболевания.
1 Общие сведения о действии препаратов
Для лечения пролежней достаточно часто используются различные мази, которые обладают качественным терапевтическим эффектом. Применение предложенного варианта возможно не только для проведения лечебных мероприятий, но и для профилактики. Выбирая среди огромного количества мазей, можно с уверенностью утверждать, что не все они пригодны к применению. Особенно это касается средства, обладающего размягчающим эффектом. Оно приводит к плачевным результатам, что выражается в виде омертвевшей ткани.
Достаточно часто врачи отдают предпочтение мази, которая обладает антибактериальным эффектом. Ее назначают при диагностике сформировавшихся мокрых ран, которые содержат гнойное выделение. Кроме того, данная категория способна справляться с влажным некрозом тканей. Перед тем как применять антибактериальную мазь, нужно обратить внимание на степень чувствительности патогенной флоры.
Больным, прикованным к кровати, в некоторых случаях может помочь народная медицина: пролежни являются одной из главных проблем таких людей, поражая уже наказанных тяжелыми заболеваниями. Пролежни образуются у больных, вынужденных длительное время находиться без движения, и становятся дополнительной проблемой в лечении и реабилитации тяжело больного или старого человека. Фитотерапия в этих условиях становится действенной помощью медикаментозному лечению.
Народная медицина основана на средствах и методиках, применяемыми десятилетиями и опробованными на практике, а лучшие ее рецепты передаются от поколения к поколению. Средства на основе лекарственных растений не приносят никакого вреда, и в этом их главное преимущество. Но при всех положительных свойствах народных методов, лечение в домашних условиях следует согласовывать с лечащим врачом.
Что такое пролежни
Пролежни представляют собой некроз тканей под действием постоянной нагрузки. Она, в свою очередь, приводит к нарушению кровоснабжения и функционирования нервных отростков, что вызывает патологические поражения кожных слоев, подкожной клетчатки, мышечных волокон, костных и других тканей по нейротрофическому механизму в результате длительного прижатия какого-либо участка тела к достаточно твердой поверхности.
 Патология возникает на участке тела, контактирующим с твердой поверхностью, и протекает в несколько стадий: от начального кровяного застоя до некроза сухого или влажного вида с риском развития сепсиса и гангрены. Ускоренный процесс возникает у ослабленных больных (в течение 24 ч) с сердечной недостаточностью. Наиболее характерная локализация:
Патология возникает на участке тела, контактирующим с твердой поверхностью, и протекает в несколько стадий: от начального кровяного застоя до некроза сухого или влажного вида с риском развития сепсиса и гангрены. Ускоренный процесс возникает у ослабленных больных (в течение 24 ч) с сердечной недостаточностью. Наиболее характерная локализация:
- При лежании человека на спине: крестец, копчик, ягодицы, остистый отросток позвоночника, пятки, лопатки;
- При положении на животе: колени, гребни подвздошной кости, выпуклости грудной клетки.
- При лежании на боку или нахождение в полусидячем положении: седалищные бугры.
- Редкая локализация: затылок и складки молочных желез.
- В местах гипсовых повязок, бандажей, складок постельного белья.
- Специфические зоны: под зубными протезами, на уретре (дренирование мочеиспускательного канала), на сосудистой слизистой оболочке (при катетеризации сосудов).
Причины появления пролежней
Основными причинами появления пролежней являются: неправильный уход за лежачим больным, избыточный вес или истощение, чрезмерная сухость кожи, недержание кала и мочи, анемия, полная неподвижность, повышенная температура тела, возрастной фактор, заболевания сердца, нарушения обменных процессов, неправильное питание при недостаточном поступлении белков. При неправильном уходе за больным обычно отмечаются следующие нарушения: неопрятная постель (перестилание реже 1 раза в сутки), редкая смена нижнего белья, несоблюдение гигиены, отсутствие профилактики пролежней, излишне твердая поверхность постели.
 Стадии патологии. При развитии пролежней любой локализации выделяются 4 стадии по степени поражения:
Стадии патологии. При развитии пролежней любой локализации выделяются 4 стадии по степени поражения:
- Стадия 1: кожный покров не поврежден, но наблюдается выраженная венозная гиперемия, которая не исчезает сразу после снятия давления на участок тела.
- Стадия 2: неглубокое повреждение кожного покрова с прорастанием в подкожную клетчатку, истончение и шелушение эпидермиса, увлажнение кожи.
- Стадия 3: разрушение кожных слоев до мышечных волокон с проникновением в них, внешний вид – рана с нагноением (при инфицировании) или без гноя, начало некроза тканей.
- Стадия 4: поражение всех слоев ткани, образование полости вплоть до костей.
Гнойные пролежни могут возникнуть уже на второй стадии, если к процессу присоединяются стафилококки, стрептококки и другие патогенные микроорганизмы.
Принцип лечения пролежней
 При обнаружении первых признаков патологии необходимо срочно начинать ее лечение. Прежде всего, принимаются меры по устранению недочетов в уходе за больным человеком: изменение его положения, лечебный массаж для нормализации кровоснабжения, проведение гигиеническим мероприятий. При появлении нагноения проводится очистка и дезинфекция ран; мокрота подсушивается потоком прохладного воздуха или с помощью кварцевой лампы. Целесообразно приобрести специальный противопролежневый матрац.
При обнаружении первых признаков патологии необходимо срочно начинать ее лечение. Прежде всего, принимаются меры по устранению недочетов в уходе за больным человеком: изменение его положения, лечебный массаж для нормализации кровоснабжения, проведение гигиеническим мероприятий. При появлении нагноения проводится очистка и дезинфекция ран; мокрота подсушивается потоком прохладного воздуха или с помощью кварцевой лампы. Целесообразно приобрести специальный противопролежневый матрац.
Обычно проводится следующая медикаментозная терапия. На первой стадии заболевания применяется мазь типа Бранолинд. В случае перехода патологии на другие стадии с появлением жидкого выделения рекомендуются готовые повязки типа Грануфлекс и Гидрокол. Самым надежным средством считаются повязки Мепилекс. При нагноении раны обрабатываются раствором хлоргексидина с последующим наложением мази Левомеколь.
Терапия народными средствами
Лечение пролежней народными средствами может быть очень эффективным на начальных стадиях; для такого лечения применяются отвары, настойки, самодельные мази, примочки.

- Пчелиный воск – одно из самых распространенных средств. Мазь готовится из смеси растительного масла и пчелиного воска: в масло (100 мл) добавляется небольшой кусочек воска, и полученная смесь кипятится до получения сметанообразной консистенции.
- Картофельный крахмал применяется в виде присыпки несколько раз в день.
- Пшено. Крупа из пшена распаривается и помещается в тканевый мешочек, который прикладывается к пораженному участку на 4-5 ч в течение 7-8 дней.
- Масло пихты. Рана смазывается этим маслом 4-5 раз в сутки.
- Козий жир. Готовится смесь из козьего жира, поваренной соли и лука в равном соотношении, после тщательного перемешивания накладывается на гнойную рану.
- Лук. Луковица запекается в духовке, а затем на нее наносится мед; такой компресс накладывается на рану, закрывается целлофаном и закрепляется пластырем.
- Черная бузина. Листья бузины обрабатываются кипятком и промываются в молоке, накладываются на пролежень 2 раза в сутки.
- Подорожник. Листья подорожника разминаются и смешиваются с медом до состояния кашицы; смесь кипятится и остужается, потом применяется в виде мази или принимается внутрь по 1 ч.ложке 3 раза в сутки.
- Календула. Самодельная мазь приготавливается из смеси измельченных цветков календулы и вазелина в соотношении 1:5, применяется на начальной стадии процесса.
- Еловая смола. Мазь из смеси сливочного (2 части) и растительного (2 части) масла, еловой смолы (1 часть), пчелиного воска (1 часть); смесь варится в течение 3 ч.
- Дубовая кора. Мазь из дубовой коры (2 части), почек черного тополя (1 часть) и сливочного масла (7 частей) перемешивается и настаивается в течение 10-12 ч, после чего кипятится. Применяется 2 раза в день.
Примочки. Широко применяются такие народные средства, как примочки, накладываемые на пролежни. Можно рекомендовать следующие рецепты:
- Календула. Цветки календулы настаиваются в водке (соотношение 1:2) в течение 14-15 суток; при наложении примочки состав разводится водой (1 ст.ложка настойки на 100 мл воды); накладывается 3 раза в сутки в течение 15-20 минут.
- Содовый раствор. Сода (1 ст.ложка) заливается кипятком (200 мл), льняная ткань пропитывается раствором и накладывается на гнойную рану.
- Кора дуба. Дубовая кора (40 г) измельчается и заливается водой (200 мл), кипятится на медленном огне в течение 0,5 ч.
Другие народные средства
Существует еще много народных средств для лечения пролежней. Часто используются такие рецепты:
- Мазь из миндалевого масла и лукового сока (в равном соотношении).
- Масло шиповника или облепихи.
- Мазь из поджаренных желтков куриных яиц (5 штук), залитых куриным жиром.
- Каланхоэ: надрезается лист для выделения сока и прикладывается к пролежню.
- Настой из девясила. Корень девясила (1 ст.ложка) заливается кипятком (200 мл) и настаивается 0,5 ч.
- Спиртовой настой березовых почек.
- Спиртовой настой семян перезрелого огурца (настаивается в течение 15 суток).
- Настой из медуницы. Измельченная медуница (2 с.ложки) заливается кипятком (200 мл) и настаивается 40-45 минут.
В народной медицине имеется множество способов, которые реально помогают лечить пролежни, в т.ч. с нагноением. Однако при использовании нетрадиционных способов необходима консультация с врачом, чтобы не навредить больному человеку.
Основная проблема у лежачих больных – образование пролежней, при которых происходит повреждение, отмирание и некроз кожи и более глубоких тканей. Мази от пролежней для лежачих больных являются самыми эффективными средствами, с помощью которых можно не только предотвратить дальнейшее развитие заболевания на начальном этапе поражения, но и вылечить глубокие и некротизирующие пролежни.
Виды местных средств
Выбирать мазь от пролежней для лежачих больных не так просто, как кажется. Приобретение самого подходящего средства должно происходить только после консультации с лечащим врачом, который наблюдал больного. Нельзя начинать лечение самостоятельно, иначе можно навредить и усугубить состояние кожных покровов, даже выбор самых качественных средств может негативно сказаться на здоровье пациента.
На какие факторы необходимо обратить внимание для выбора мази:

Во время использования мази, следует отслеживать состояние пациента. Несмотря на то, что большинство средств не вызывают негативных реакций, при индивидуальной непереносимости могут возникнуть аллергические высыпания или усилиться воспалительные процессы.
Для лечения пролежней назначают следующие группы наружных средств:

Наносят мази только на чистую кожу, обработанную антисептическими средствами, например, Хлоргексидином, Мирамистином, 3% перекисью или 2% раствором борной кислоты. Очень важно аккуратно протирать пролежни, не надавливая и не растягивая кожу, чтобы еще больше не травмировать пораженную кожу.
Если после двух-трех недель лечения нет положительной динамики, или состояние пролежня становится хуже – усиливается воспаление, возникают отеки, сыпь, или рана начала расти в размерах – необходимо отменить мазь и обратиться к специалисту, чтобы заменил средство новым, с другими действующими компонентами.
Терапия начальных стадий
На первой стадии пролежни представляют собой покрасневший участок кожи, на который необходимо воздействовать регенерирующими и восстанавливающими трофику средствами: Актовегин, Солкосерил, Пантенол, Цинковая мазь. Вторая стадия требует использования мазей для заживления и восстановления кожного покрова с антисептическим и антибактериальным эффектами, чтобы предотвратить дальнейшее распространение воспалительного процесса: Альгофин, Эбермин, Аргосульфан, Дермазин. Рассмотрим наиболее эффективные средства.
Эта мазь относится к группе антигипоксантов, то есть способствует поступлению кислорода в клетки, усвоению глюкозы и межклеточному обмену веществ. Таким образом, эта мазь ускоряет деление клеток, что приводит к быстрому восстановлению кожного покрова. Актовегин используют, как для профилактики образования пролежней, так и для восстановления поврежденных тканей на заключительной стадии выздоровления.
 Это средство выпускается в виде мази, геля и крема от пролежней. Изначально используют гель, нанося его на кожу и накрывая салфеткой, а для окончательного восстановления тканей, после заживления, используют мазь. Рекомендуемая длительность лечения – 2 недели, при условии ежедневного двукратного использования.
Это средство выпускается в виде мази, геля и крема от пролежней. Изначально используют гель, нанося его на кожу и накрывая салфеткой, а для окончательного восстановления тканей, после заживления, используют мазь. Рекомендуемая длительность лечения – 2 недели, при условии ежедневного двукратного использования.
Актовегин обычно переносится хорошо, но при непереносимости компонентов могут возникнуть аллергические реакции в виде гиперемии, зуда и сыпи. Аналогичным по действию является мазь Солкосерил, которую можно использовать при непереносимости Актовегина.
Средство обладает сразу несколькими действиями – противовоспалительным, регенерирующим и антибактериальным. Это средство хорошо помогает при пролежнях инфицированных распространенными бактериями: стафилококком, стрептококком, протеем, клостридиями, синегнойной и кишечной палочкой. Также препятствует размножению дрожжеподобных грибков рода Candida.
 Альгофин можно использовать при пролежнях любой степени и стадии, но на первоначальном этапе ее действие более эффективно.
Альгофин можно использовать при пролежнях любой степени и стадии, но на первоначальном этапе ее действие более эффективно.
Средство наносится наружно, при первой стадии место поражения смазывают 2 раза в день. При глубоких пролежнях мазью смазывают салфетку, а также вводят препарат непосредственно в рану, и накладывают повязку на сутки. Альгофин не имеет особых противопоказаний, кроме аллергии на составляющие вещества. Если возникает сыпь, зуд или отеки, то необходимо обратиться к врачу для замены наружного средства.
Самой распространенной противопролежневой мазью, содержащей цинк, является Цинковая мазь. Она обладает антисептическими и подсушивающими свойствами, поэтому ее часто применяют для лечения начальных стадий пролежней. Образуя защитную пленку на поверхности кожи, Цинковая мазь защищает ее от дальнейшего повреждения и попадания патогенных микроорганизмов.
 Чтобы добиться положительного эффекта, Цинковую мазь наносят до 6 раз в день тонким слоем на предварительно обработанную антисептиком кожу. Для большей защиты кожи рекомендуется использовать Цинковую пасту, обладающую большим защитным эффектом, или болтушку Циндол, обладающую аналогичным действием. Цинковая мазь противопоказана при непереносимости оксида цинка, иначе возникают побочные реакции в виде раздражения. Также не следует пользоваться средствами с цинком при глубоких и гнойных пролежнях.
Чтобы добиться положительного эффекта, Цинковую мазь наносят до 6 раз в день тонким слоем на предварительно обработанную антисептиком кожу. Для большей защиты кожи рекомендуется использовать Цинковую пасту, обладающую большим защитным эффектом, или болтушку Циндол, обладающую аналогичным действием. Цинковая мазь противопоказана при непереносимости оксида цинка, иначе возникают побочные реакции в виде раздражения. Также не следует пользоваться средствами с цинком при глубоких и гнойных пролежнях.
Аргосульфан – крем с серебром от пролежней. В его состав входит сульфатиазол серебра, который оказывает губительное действие на большинство грамположительных и грамотрицательных бактерий. Ионы серебра способствуют снятию боли и восстановлению поврежденных клеток кожи.
 От пролежней мазь наносится под повязку 1-2 раза в день, длительность лечения не должна превышать 2 месяцев, иначе могут развиться побочные эффекты в виде дерматита и лейкопении. Средство противопоказано беременным и кормящим женщинам, но может назначаться в эти периоды при обширных поражениях. Аналогом является мазь против пролежней с серебром Эбермин. Какая из них лучше, можно выяснить, только опробовав оба средства, но если сравнивать цену, то Аргосульфан дешевле.
От пролежней мазь наносится под повязку 1-2 раза в день, длительность лечения не должна превышать 2 месяцев, иначе могут развиться побочные эффекты в виде дерматита и лейкопении. Средство противопоказано беременным и кормящим женщинам, но может назначаться в эти периоды при обширных поражениях. Аналогом является мазь против пролежней с серебром Эбермин. Какая из них лучше, можно выяснить, только опробовав оба средства, но если сравнивать цену, то Аргосульфан дешевле.
Препараты при тяжелых поражениях
Третья и четвертая стадии пролежней почти всегда сопровождаются некрозом и выделением гнойного экссудата. Для их лечения назначают антисептические, антибактериальные и протеолитические мази для лечения пролежней.
В большинстве случаев пролежни 3 стадии можно вылечить мазями, но 4 стадия почти всегда требует хирургического вмешательства, поэтому наружная терапия является только вспомогательным методом. При тяжелых повреждениях применяются такие мази:
Пролежни у больных, вынужденных долгое время оставаться без движения, серьезно ухудшают их самочувствие и осложняют течение основного заболевания. Поэтому их предупреждение и своевременное лечение должно быть одной из основных задач во время ухода за лежачим пациентом.
Помочь в этом могут различные противопролежневые мази, однако стоит помнить, что при их выборе нужно учитывать стадию заболевания и индивидуальные особенности больного.
Дорогие друзья, здравствуйте!
Тема, о которой мы сегодня будем говорить, в ваших профессиональных журналах поднимается не часто.
Я пролистала несколько десятков журналов для аптекарей, и ни в одном из них ничего по сегодняшнему предмету разговора не нашла.
А между тем, тема очень тяжелая и очень нужная. И я благодарна своей читательнице Ольге, которая просила меня рассказать о противопролежневых матрасах.
Но я решила рассмотреть не только тему матрасов, а вообще тему пролежней.
Возможно, вы сейчас подумали: «Ну, зачем об этом говорить? Нет, что ли, других, более важных тем? Вон, с сахарным диабетом никак не разберемся!»
И правда, давно собиралась взяться за тему диабета, но от вас периодически поступают конкретные заявки, и мне приходится в очередной раз менять свой план статей.
Причин погрузиться в тему пролежней несколько:
- Во-первых, не дай Бог никому столкнуться с тяжелыми заболеваниями у своих близких, ведущих к неподвижности. Я сейчас говорю о наших с вами семьях. Но если уж такое случилось, то как предупредить образование пролежней?
- У вас периодически спрашивают что-нибудь от пролежней. А какие они бывают? И какие вопросы следует задать покупателю, прежде чем рекомендовать лечебные повязки и мази?
- Какие советы может дать первостольник при продаже подобных средств?
- Какой может и должна быть комплексная продажа, когда покупатель приобретает средства от пролежней?
Давайте разбираться.
Что такое пролежни?
Вам не приходилось видеть, как это выглядит? Нет-нет, не волнуйтесь, я не буду здесь размещать фотографии страдальцев. Это очень страшно, и далеко не каждая нервная система может выдержать.
Кто хоть один раз видел пролежни, тот не забудет их никогда.
Пролежень – это реакция кожи и мягких тканей на продолжительное сдавливание.
В зависимости от общего состояния больного и сопутствующих , пролежни могут образоваться при неподвижности, которая длится больше 2 часов. Представляете? Иногда достаточно всего двух часов!
Чтобы понять, как они образуются, возьмите в руку обыкновенный стеклянный стакан. Через стекло посмотрите, что произошло с подушечками пальцев, которые его держат. Видите, они побелели? А почему? Потому что кровь от них в результате давления на стакан, отхлынула. Поставьте стакан на стол и посмотрите на свои подушечки пальцев. Видите, они снова стали розовыми? Это произошло потому, что кровь вернулась на свое законное место.
Когда мы спим, мы не замечаем, как часто мы меняем положение тела. А почему это происходит?
Потому что когда ткани начинают испытывать кислородное голодание, в мозг тут же идет сигнал: сменить положение тела! И мы переворачиваемся на живот, на спину или на другой бок.
А если не переворачиваемся, значит, с кровообращением у нас все в порядке. :-)
Ну, а теперь посмотрим на неподвижно лежащего больного.
Даже если он лежит на умеренно жесткой поверхности, он своим весом придавливает мягкие ткани своего тела к спальному месту. Внутрикожные капилляры тоже сдавливаются. Но человек ослаблен, изнурен тяжелой болезнью, возможно, парализован, и поменять положение тела не может.
Это нарушает кровообращение мягких тканей. Сюда перестают поступать питательные вещества и кислород.
А что происходит со всем живым без питания? Правильно, оно гибнет.
Клетки кожи начинают «умирать». Сначала это эпидермис, потом процесс доходит до дермы, затем до подкожной клетчатки, мышц, костей.
На мертвые ткани со всей яростью набрасываются микробы, огромные полчища которых находятся на коже и кишат вокруг нас. Все это может привести к развитию остеомиелита, сепсиса, и последствия могут быть самыми печальными.
Кстати, пролежни могут возникать и тогда, когда больного сдвигают в кровати или тянут из-под него простынку. В результате такого трения поверхностные слои кожи смещаются относительно глубоких. Это тоже является причиной повреждения капилляров и нарушения трофики мягких тканей, в которых они проходят.
Что «помогает» развитию пролежней?
Помимо факта сдавливания, появлению пролежней способствуют:
- Пожилой возраст (я бы даже сказала, очень пожилой),
- Истощение,
- Анемия,
- Обезвоживание,
- Недержание мочи и кала,
- Нарушения периферического кровообращения,
- Сердечная недостаточность,
- Плохой гигиенический уход.
- Повышенное потоотделение.
- Жаркое помещение,
- Особенности кожи (сухая, истонченная).
- Грубое постельное белье, швы на простынке, пуговицы на пижаме, крошки в постели, складки постельного белья.
Где образуются пролежни?
Пролежни чаще всего образуются в тех местах, где имеются костные выступы и где слой подкожно-жировой клетчатки слабо развит.
Например, если человек лежит на спине, то самые проблемные зоны – это крестец, лопатки, локти, пятки.
Если на боку, то пролежни чаще всего образуются в области бедер (если быть более точной, то в области головки бедренной кости), плеча, лодыжек.
Если на животе, а это бывает, например, при тяжелых заболеваниях (онкология, травмы, операция), то в области колен, передних поверхностей голеней, подвздошных костей.
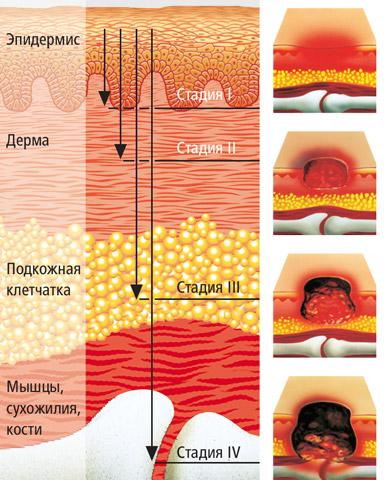
Стадии пролежней
Почему я так подробно на этом останавливаюсь: чтобы вы, когда у вас спрашивают что-нибудь от пролежней, могли задать правильные вопросы и рекомендовать правильные средства.
1 стадия.
На этой стадии пролежень выглядит как пятно красного или красновато-синюшного цвета. Плохое кровообращение ведет к тому, что в тканях накапливаются токсические вещества – продукты жизнедеятельности клеток, которые нужно выводить, а некому: крови недостаточно.
Развивается воспаление, расширяются капилляры (в результате воспаления и как компенсаторная реакция на уменьшение кровообращения), повышается их проницаемость. Через их стенку начинает пропотевать воспалительный экссудат, возникают отек и клеточная инфильтрация. Поэтому здесь присутствует не только краснота, но и уплотнение тканей.
Если на этой стадии прекратить сдавливание капилляров, то клетки кожи полностью восстанавливаются.
2 стадия. Здесь начинает разрушаться эпидермис, образуются эрозии. Иногда сначала появляются пузыри, которые лопаются, обнажая эрозии. Подкожная клетчатка еще не затронута.
3 стадия. А здесь уже четко видна язва. Ведь разрушены все слои кожи, включая подкожную клетчатку. Мышцы пока целы.
4 стадия. Поражены все слои кожи, мышцы, сухожилия вплоть до костей. Картина жуткая!
На 3 и 4 стадиях могут возникнуть септические осложнения.
Кто сталкивался с пролежнями у своих родных, тот знает, как их тяжело лечить, поскольку люди это, как правило, ослабленные, с массой других заболеваний, которые не способствуют заживлению язв. Ворочать больного и делать перевязки – это значит доставлять новые страдания своему близкому, да и себе тоже. Потому что боль родного человека ты воспринимаешь, как свою боль.
Вот почему сразу же, как случилось в семье несчастье, нужно позаботиться о покупке противопролежневого .
Противопролежневые матрасы
Противопролежневые матрасы бывают двух видов: статичные и динамические.
Последние, в свою очередь, делятся на ячеистые и баллонные.
Статичные матрасы – это матрасы из поролона, или иначе он называется пенополиуретаном (ППУ). Для противопролежневого эффекта высота его должна быть не менее 14-15 см.

Как он действует?
Такой матрас подстраивается под тело больного, то есть принимает его контуры, и поэтому никакого давления на тело человека он не оказывает.
К тому же пенополиуретан – это ячеистый материал, который хорошо пропускает воздух, влагу.
Кому он показан?
Он предназначен для тех больных, которые самостоятельно понемногу передвигаются, встают, чтобы поесть, сходить до туалета и обратно. Пролежней у них нет.
Если такому человеку предложить динамический матрас, который все время в движении, то, вставая, он может с него упасть.
То есть статичный матрас – это матрас для профилактики пролежней.
Но чаще люди начинают искать противопролежневые системы, когда человек лежит, не вставая: инсульты, онкология, тяжелые травмы.
Таким больным нужны динамические матрасы, состоящие из ячеек или баллонов.
Ячеистый матрас
Он выглядит в виде ячеек, расположенных в шахматном порядке. Высота его примерно 6 см.

Кому он показан?
Как он «работает»?
В комплекте, как правило, есть компрессор. С помощью соединительных трубок он соединяется с матрасом и нагнетает воздух в ячейки матраса.
Нагнетание идет в шахматном порядке. Одни ячейки надуваются воздухом, другие в это время отдыхают. Затем отдохнувшие ячейки заполняются воздухом, а в первых его давление уменьшается. Чередование наполнения воздухом ячеек происходит каждые 8-12 минут. У разных производителей по-разному.
И что получается? Исключается постоянное давление на мягкие ткани, и пролежни не образуются. А если они уже есть, то восстанавливается нарушенное кровообращение, кожа вновь получает питательные вещества и кислород, и пролежни заживают.
Баллонный матрас

Как видите, он представляет собой несколько баллонов, а высота его примерно 10-12 см.
Как он работает?
В комплекте тоже идет компрессор, который соединяется с матрасом и поочередно качает воздух в баллоны: например, в 1, 3, 5, 7 и т.д. баллоны, а через 8-12 минут – во 2, 4, 6, 8 и т.д. баллоны.
Компрессор вешается на спинку, боковушку кровати или ставится под кровать.
Он работает круглосуточно. Конечно, «жужжит», но говорят, к этому быстро привыкаешь.
Дополнительные функции противопролежневых систем
Какие дополнительные функции могут предлагать производители противопролежневых систем?
Функция «обдув». В некоторых матрасах дополнительно есть микроотверстия, сделанные с помощью лазера. Они такие малюсенькие, что глазом их не увидишь.
Почему малюсенькие? Чтобы матрас не сдулся и не утратил своего лечебного эффекта.
Но эти отверстия выполняют важную функцию: через них происходит обдув тела больного. А повышенная влажность кожи, как мы с вами уже говорили вначале, это один из факторов, способствующих образованию пролежней.

Особенно матрасы с обдувом показаны людям с избыточным потоотделением или находящимся в жарком помещении.
Функция «статика». Как и предыдущая, она есть не во всех матрасах. Очень удобная штука: на компрессоре имеется кнопка, которая позволяет надуть сразу весь матрас. И когда нужно, к примеру, больного посадить, чтобы сделать какие-то медицинские манипуляции или покормить, включается эта функция, матрас перестает колыхаться, пациент с него не слетит, и сидеть ему будет удобно.
Водонепроницаемый чехол.
В некоторых матрасах сверху есть водонепроницаемый чехол, который можно, в случае чего, протереть.
Протереть, конечно, можно и поверхность самого матраса, но жидкость (выделения больного, лекарственные растворы) попадают в промежутки между ячейками или баллонами, и их оттуда убрать непросто.
Есть ли противопоказания к использованию противопролежневых матрасов?
Да, есть. Это травмы или заболевания позвоночника, требующие жесткой ровной поверхности.
Что нужно знать при выборе матраса?
Итак, для выбора противопролежневого матраса необходимо знать:
- Для профилактики или для лечения пролежней он приобретается?
- Если для лечения, то задать уточняющие вопросы, чтобы выяснить стадию пролежней («Опишите пролежень. Красное пятно? Язва? Глубокая?»)
- Какой вес больного?
- Страдает ли он повышенной потливостью? Насколько комфортная температура в помещении?
Не сказала про размер: обычно он стандартный: длиной около 2 метров, шириной около 90 см.
Принципы лечения пролежней
Они сводятся к трем задачам:
- Восстановить нарушенное кровообращение.
- Очистить рану от воспалительного экссудата, гноя, омертвевших тканей.
- Стимулировать регенерацию поврежденных мягких тканей.
С первым пунктом все ясно:
- Нужно использовать противопролежневый матрас.
- Если такового нет, каждые 2 часа переворачивать больного, тщательно расправляя под ним складки постельного белья.
- Если есть пролежни в области крестца и ягодиц, у вас до сих пор, наверное, продается резиновые подкладной круг. Смысл его – подложить под больного так, чтобы пролежни оказались в дырке этого круга. В этом случае давления на проблемную область не будет, кровообращение восстановится.
Предвижу вопрос по поводу камфорного спирта. Прочитала множество статей, мнений, и все-таки большинство врачей сводится к тому, что использовать его можно только для профилактики пролежней.
Ведь что он делает при уже имеющихся пролежнях? Обладая местнораздражающим действием, он улучшает кровообращение, за счет чего, собственно, и действует.
Но это палка «о двух концах». Где-то я уже об этом говорила, что воспаление не греют, так как токсические продукты, которые накапливаются в зоне воспаления, начинают благодаря улучшенному кровообращению завоевывать все новые и новые территории, и зона воспаления расширяется.
А так как ЛЮБОЙ спирт оказывает согревающее действие, то использовать ни водку, ни спирт непосредственно на зону пролежня нельзя. В крайнем случае при повышенной влажности кожи можно протирать вокруг пролежня.
Для лечения пролежней не нужно также использовать ни зеленку, ни марганцовку, поскольку они пересушивают кожу и только мешают заживлению.
Чтобы вылечить пролежни, важно действовать по принципу:
Сухое увлажняем, влажное – сушим.
Речь идет о том, что мы видим. Если кожа больного сухая, нужно использовать мазь, если есть мокнутие, рекомендуем гель, крем или сорбирующие повязки.
А что касается того, что в глубине раны…
Вы наверняка знаете, что большинство лечебных повязок создают влажную среду в ране, поскольку обменные процессы в нашем организме происходят во влажной среде.
Кстати, поэтому больным с пролежнями нужно пить до 1,5 литров жидкости в сутки.
Но если в ране очень много воспалительного экссудата, конечно, его нужно удалять, иначе рана не заживет.
Погружаясь в эту тему, к сожалению, четкой схемы лечения пролежней в зависимости от ее стадии я так и не нашла.
Посему давайте рассуждать логически.
1 стадия пролежней. Кожа цела. Внутри отек, воспаление.
Задачи лечения на этой стадии: восстановить кровообращение, устранить воспаление, отек.
С этой целью нам обязательно нужны матрас или частая смена положения тела. Плюс противовоспалительные средства, которые показаны при пролежнях, например, Витаон, Вулнузан. Для снятия боли — НПВС внутрь.
А еще почему-то здесь мне хочется назвать Долобене гель. Уж очень там хороший состав, благодаря которому он оказывает и противовоспалительное, и противоотечное, и обезболивающее и регенерирующее действие. Правда, в показаниях там пролежни не указаны. Думаю, потому, что его нельзя применять при нарушении целостности кожи, а уловить переход 1 стадии во вторую бывает непросто.
Плюс полноценное питание. Плюс достаточный питьевой режим. Впрочем, они нужны на каждой стадии.
2 стадия. Поверхностная эрозия.
Задачи: восстановить кровообращение, предупредить инфицирование, восстановить целостность кожи.
Для этого на первом месте опять стоит матрас или частая смена положения тела.
Препараты для лечения пролежней
Если нет выраженной экссудации, для профилактики инфицирования можно применять:
Аргосульфан или Дермазин , которые за счет серебра обладают антибактериальным действием. А для ранозаживляющего эффекта логично чередовать их с чем-то регенерирующим, например, с раствором Куриозина или c Актовегином.

Куриозин раствор – препарат на основе гиалуроната цинка.
Он образует поддерживающий каркас для клеток, участвующих в процессах регенерации, повышает активность макрофагов, пожирающих образующиеся в ране токсины, стимулирует рост новых сосудов и размножение фибробластов – клеток, ответственных за синтез главных белков кожи.
Им пропитывают марлевую салфетку из расчета 1 капля на 1 см 2 и накладывают на рану. Меняют 1-2 раза в сутки.

Актовегин . Он по сути является экстрактом, полученным из крови телят, очищенным от белков. Является антигипоксантом: улучшает доставку кислорода к поврежденным клеткам, нормализует усвоение ими глюкозы. А глюкоза, как вы хорошо знаете, нужна для получения энергии, так необходимой для деления клеток в месте повреждения.
Если рана сухая, то используем актовегин мазь.
Если есть небольшая экссудация – сначала крем, а затем мазь.
При выраженной экссудации идет трехступенчатое использование актовегина: сначала гель для очищения раны от экссудата, затем крем, и на сухой пролежень – мазь.

- Бранолинд (производитель: Хартманн)– лечебная повязка с перуанским бальзамом, который и на микробы действует, и регенерацию стимулирует. Поэтому на этой стадии его вполне можно использовать в качестве монотерапии. Плюс он безболезненно накладывается и снимается. Плюс выглядит как сетка, поэтому не мешает кислороду поступать в рану.
- Любые гидрогелевые повязки , которые поддерживают влажную среду в ране, что способствует ее заживлению.
- Лечебные повязки с метилурацилом, антисептиками – для профилактики инфицирования и ускорения регенерации тканей в случае чистой раны.
- Повязки с антибиотиком или антибактериальные мази рекомендуются, когда есть признаки нагноения : желто-зеленое отделяемое из раны, гнилостный запах из раны.
На 3 и 4 стадиях пролежней к задачам, описанным для второй стадии, прибавляется необходимость очистить рану от мертвых некротических масс. И только после этого приступают к регенерации кожи.
Поэтому здесь, как правило, требуется вмешательство хирурга.
Сейчас многие из вас вспомнили препарат Ируксол , содержащий антибиотик левомицетин и клостридиопептидазу – фермент, очищающий рану от погибших тканей без механического вмешательства.
Частично заменить его могут лечебные повязки с ферментами (трипсином и химотрипсином) , а возможно, есть комбинированные, содержащие фермент и антибиотик?
TENDERWET 24 active – еще одна Хартмановская повязка, которая хороша для лечения глубоких инфицированных ран с обильной экссудацией.
Она размягчает некротические массы, которые отторгаются и связываются основой повязки.
Ну, а после очищения раны переходим на антимикробные (для профилактики инфицирования) и регенерирующие повязки, например, повязки с Левомеколем или Бранолинд.
На 3-4 стадиях пролежней врачи назначают также антибиотики плюс Актовегин парентерально. Хотя последний, на мой взгляд, можно подключать и раньше.
Вопросы покупателю
Итак, когда у вас спрашивают что-нибудь от пролежней, выясните:
- Для профилактики или лечения?
- Если для лечения — как выглядят пролежни? Есть ли рана? Сухая или мокнет? Есть ли гнойные (желто-зеленые) выделения из раны? Неприятный запах? Есть ли ткани черного цвета в ране? (некротические).
- Что вы уже применяли?
- Какой размер пролежня? (Если вы рекомендуете повязку, то она должна быть больше раны примерно на 2-3 см во все стороны).
- Приобретите противопролежневый матрас. Без него все ваши усилия могут быть напрасными.
- Обратите внимание на питание больного. Обязательно нужен белок – основной строительный материал для клеток. Существует специальное питание для таких случаев с повышенным содержанием белка, витаминов и минералов.
- Очень осторожно меняйте простынку под больным. Сильно не тяните ее, это может травмировать кожу и вызвать новые повреждения.
- Чтобы пролежни заживали быстрее, нужен тщательный гигиенический уход. У вас есть моющие средства и средства ухода для лежачих больных?
- Поите своего родственника до 1,5 литров в день. Это необходимо для более быстрого заживления пролежней.
- Не используйте зеленку, марганцовку, камфорный спирт. Они сушат кожу, и пролежни заживают дольше.
Комплексная продажа средств против пролежней
Она включает:
- Противопролежневый матрас, если есть в вашем ассортименте.
- Подкладной круг (если нет матраса).
- Лечебные повязки или мази в зависимости от стадии пролежней.
- Одноразовые пеленки.
- Подгузники.
- Средства для ухода за кожей.
- Лечебное питание.
На этом все.
Как всегда, статья получилась внушительной. Как вам она понравилась, друзья?
Если у вас есть вопросы, дополнения, размышления, наблюдения, обязательно пишите.
А я с вами прощаюсь до новой встречи на блоге « »!
С любовью к вам, Марина Кузнецова

 Вход
Вход