Работа постовой медсестры травматологического отделения. Уход за полостью рта. Цели предусматривают только положительный результат
Кафедра теории и практики сестринского дела
Заведующий кафедрой: Лапик С.В.
Реферат
Тема: «Документация по учету и анализу деятельности медицинских сестер отделений хирургического профиля »
Преподаватель: Чайковская М. В.
Выполнила: Руднова Д.Н.
352 гр. ФВСО
Вводная часть ………………………………………………………………….2
Основная часть
1.Обязанности медицинской сестры хирургического отделения………3
2.Права медицинской сестры хирургического отделения………………5
3.Основная документация в работе медицинской сестры хирургического отделения………………………………………………………………………..6
Заключение ………………………………………………………………….....10
Список использованной литературы ………………………………………11
Приложение …………………………………………………………………..12
Вводная часть
Хирургическая деятельность медицинской сестры
Работа в поликлинике. Свою деятельность хирургическая медицинская сестра поликлиники осуществляет в хирургическом кабинете (хирургическом отделении), где осуществляется лечение больных с хирургическими заболеваниями, не требующими их нахождения в стационаре. Это большая группа пациентов с легкими гнойно-воспалительными заболеваниями. Основная масса пациентов с хирургическими заболеваниями проходит обследование в поликлинике и направляется на оперативное лечение в стационар. Здесь также осуществляется лечение оперированных и проходит их реабилитация.
Основными задачами медицинской сестры хирургического кабинета являются выполнение лечебно-диагностических назначений врача-хирурга в поликлинике и участие в организации специализированной медицинской помощи населению, проживающему в районе деятельности поликлиники, а также рабочим и служащим прикрепленных предприятий. Назначение и увольнение медицинской сестры хирургического кабинета осуществляется главным врачом поликлиники в соответствии с действующим законодательством. Медицинская сестра хирургического кабинета подчиняется непосредственно врачу-хирургу и работает под его началом. В своей работе медсестра руководствуется должностной инструкцией, а также методическим и рекомендациями по совершенствованию деятельности среднего медицинского персонала амбулаторно-поликлинического учреждения.
Основная часть
Обязанности медицинской сестры хирургического отделения
Работа медицинской сестры поликлиники многообразна. Медицинская сестра хирургического кабинета:
Готовит перед амбулаторным приемом врача-хирурга рабочие места, контролируя наличие необходимого медицинского инструментария, инвентаря, документации, проверяя исправность аппаратуры и средств оргтехники;
Получает из центрального стерилизационного отделения (ЦСО) необходимый хирургический материал для работы в операционной и перевязочной;
Накрывает стерильный столик для инструментов и перевязочного материала на 5-10 перевязок и экстренных операций;
Передает в регистратуру листы самозаписи больных, талоны на прием к врачу на текущую неделю;
Приносит перед началом приема из картохранилища медицинские карты амбулаторных больных, подобранные регистраторами в соответствии с листами самозаписи;
Своевременно получает результаты исследований и расклеивает их в медицинские карты амбулаторных больных;
Регулирует поток посетителей путем фиксирования соответствующего времени в листах самозаписи для повторных больных и выдачи им талонов;
Сообщает в картохранилище обо всех случаях передачи медицинских карт амбулаторных больных в другие кабинеты для внесения соответствующей записи в карте-заменителе;
Принимает самое активное участие в приеме больных, при необходимости помогает больным подготовиться к осмотру врача;
Помогает хирургу при выполнении амбулаторных операций и наложении повязок. В связи с этим она должна в совершенстве владеть десмургией, делать перевязки, инъекции и венепункции, владеть навыками операционной сестры, знать методы профилактики хирургической инфекции (строго соблюдать асептику и антисептику);
Объясняет больным способы и порядок подготовки к лабораторным, инструментальным и аппаратным исследованиям;
Путем выписки требования на медикаменты и перевязочный материал получает их у главной медицинской медсестры в поликлинике;
После приема и проведения операций и перевязок медицинская сестра приводит в порядок операционную, перевязочную, моет и сушит хирургический инструментарий, пополняет запасы лекарственных средств;
Оформляет под контролем врача медицинскую документацию: направления на консультацию и во вспомогательные кабинеты, статистические талоны, санаторно-курортные карты, выписки из медицинских карт амбулаторных больных, листки нетрудоспособности, справки о временной нетрудоспособности, направления на контрольно-экспертную комиссию (КЭК) и медико- социальную экспертизу (МСЭК), журналы записи амбулаторных
операций, ежедневные статические отчеты, дневник работы среднего медицинского персонала и др.;
Участвует в проведении санитарно-просветительной работы среди больных;
Систематически повышает свою квалификацию путем изучения соответствующей литературы, участия в конференциях, семинарах.
Рабочее место - пост медсестры в стационаре .
Цели деятельности: при поступлении пациента в лечебное отделение ознакомление его с режимом и устройством отделения,
- наблюдение за состоянием пациентов ,
- осуществление мероприятий по уходу за пациентами,
- выполнение врачебных назначений,
Профессиональное общение с мед. персоналом, пациентами, родственниками пациентов и пр.),
- подготовка пациентов ко всем видам исследований,
- соблюдение лечебно - охранительного и санитарно-гигиенического режимов в отделении,
- организация и проведение санитарно-просветительных бесед,
- ведение документации по установленной форме.
Медсестра должна уметь:
Выполнять все виды инъекций,
- пользоваться стерильным столом, лотком, крафт-пакетами,
- сменить нательное и постельное белье пациенту,
- измерять АД, подсчитывать пульс, дефицит пульса, число дыхательных движений и результаты записывать и отмечать графически в листе наблюдения за пациентом,
- оформлять необходимую документацию (сводку движения пациентов в стационаре, порционное требование, требование на медикаменты, карты наблюдения за пациентом,
- подготавливать биксы к стерилизации.
- снимать ЭКГ,
- ставить компрессы, банки, горчичники, грелку и др.,
- проводить бинтование конечности эластичным бинтом,
- выполнять мероприятия по профилактике пролежней,
- промывать желудок,
- проводить все виды клизм,
- принимать и сдавать дежурство.
2. Прием и сдача дежурства
Рабочий день палатной сестры начинается в 8 часов 30 минут, когда она приходит на смену ночной сестре. Переодевшись в рабочее платье, сестра принимает пост. Сдавать и принимать дежурство необходимо непосредственно в палате, проводя беглый обход больных. Только таким образом можно установить, кто виновен в недоделках, и тут же их устранить. Утром, принимая дежурство, сестра проверяет качество уборки палаты, как перестелены постели, все ли больные в чистом белье, хорошо ли они умыты, совершен ли утренний туалет (подмывание, обработка кожи, полости рта) и т. д., собран ли материал для утренних анализов (моча, кровь, кал, желудочный сок), подготовлены ли больные к исследованиям и операциям, сделаны ли утренние назначения, отмечены ли температурные листы. Приняв палату, сменщицы идут на пост и проверяют запас (расход) лекарств с особым1мшМапйем к наркотикам и сильнодействующим. Следует к сдаче дежурства почистить стерилизатор,простерилизо-вать шприцы, зонды, катетеры, прокипятить наконечники для клизм. На посту с утра должны быть чистое полотенце, биксы со стерильной ватой и марлевыми тампона ми. Тут же проверяют наличие историй болезни, тетрадей назначений.
При сдаче дежурств передают ключи, считают градусники, грелки. Проверив пост, сестры идут на конференцию, которая обычно при хорошей организации длится не более 10 минут - с 8 часов 45 минут до 8 часов 55 минут. Конференцию проводит заведующий отделением, дежурный врач или старшая сестра. Дежурившая ночью сестра очень кратко докладывает о состоянии своего поста. Схема ее доклада проста, ее надо усвоить, и тогда пет нужды в шпаргалках: сначала указывают число больных на посту, количество выбывших, перечисляют по фамилии и диагнозу вновь прибывших , констатируют выполнение назначений; особо оговаривают случаи невыполнения назначений и раскрывают их причины (об этом должно быть своевременно доложено дежурному врачу). В центре отчета ночной смены должно быть состояние тяжелобольных и оперированных: когда проснулся больной от наркоза, как он спал, была ли рвота, промокла ли повязка; надо точно сообщить основные показатели состояния: температура, артериальное давление, частота пульса и дыхания, диурез. Сестра фиксирует внимание и на лихорадящих больных, останавливается на других существенных моментах дежурства.
Продуманный, четко отработанный доклад ночной сестры является важным ориентиром для работы палатного врача и сестры. Проанализировав доклад, можно сразу видеть, кому из больных надо уделить внимание в первую очередь; тут же на конференции обычно предварительно намечают основные процедуры, а потом в обходе назначения уточняют. Бывает иногда, что сразу после конференции приходится срочно налаживать переливание крови, отсасывание из желудка и т. д. Не надо пугаться некоторой ломки привычного режима работы; это часто бывает в хирургических отделениях, где все подчинено одной цели - выхаживанию тяжелобольного. При достаточной организованности сестра, выполнив срочные назначения, тут же включается в нормальный рабочий ритм, и все идет своим чередом.
5.Смена белья
Смену постельного и нательного белья следует проводить не реже одного раза в неделю после гигиенической ванны. По мере надобности смена белья проводится дополнительно. Ни в коем случае нельзя сушить белье на радиаторах центрального отопления и снова давать больному.
В зависимости от состояния больного существуют различные способы смены постельного белья. Если больному разрешено ходить, он сам может поменять постельное белье с помощью ухаживающего. Если больному разрешается сидеть, то его пересаживают с постели на стул и перестилают постель.
Менять постельное белье "лежачих" больных гораздо сложнее.
Способ 1
Грязную простыню складывают или скатывают валиком со стороны головы и осторожно убирают.
Чистую простыню, скатанную как бинт с двух сторон, осторожно подводят под крестец больного, а затем расправляют в направлении к голове и ногам. На простыне не должно быть рубцов, заплат, складок.
Способ 2
Больного передвигают на край постели.
Скатывают грязную простыню по длине в виде бинта.
На ее месте расправляют чистую простыню, на которую перекладывают больного.
На другой стороне снимают грязную простыню и расправляют чистую.
При смене нательного белья тяжелобольным действуют так:
подводят руки под крестец больного;
захватывают края рубашки и осторожно отодвигают ее к голове;
поднимают обе руки больного и скатанную рубашку снимают через его голову;
освобождают его руки.
сначала - рукава рубашки;
затем перекидывают ее через голову;
расправляют ее под больным.
Если у больного повреждена рука, то сначала снимают рубашку со здоровой руки, а затем с больной. Надевают рубашку в обратном порядке: вначале на больную руку, а затем на здоровую.
6. Правила хранения и выписки медикаментов в отделении.
Проверяя назначения, сделанные врачом в истории болезни, палатная медицинская сестра ежедневно составляет заявки на необходимые лекарственные препараты и подает их старшей медицинской сестре отделения. На основании этих заявок старшая медсестра выписывает требования, которые заверяются заведующим отделением и направляются в аптеку. После получения из аптеки лекарственных препаратов старшая медсестра, перед тем как передать их на медицинские посты, тщательно проверяет соответствие лекарственных средств выписанным требованиям, наличие этикетки с указанием названия препарата и его дозы, дату изготовления.
Хранят лекарственные препараты в специальных шкафах, запирающихся на ключ. При раздаче лекарств чаще всего пользуются лотками, разделенными на ячейки соответственно общему числу больных. Над каждой ячейкой написана фамилия больного. Перед общей раздачей палатная медицинская сестра производит раскладку лекарств в каждую ячейку, постоянно сверяясь с тетрадью врачебных назначений, а затем разносит их по палатам.
Особого контроля требует хранение ядовитых , сильнодействующих и наркотических средств. Ядовитые лекарственные препараты (препараты мышьяка, атропина сульфат, стрихнин и др.) и сильнодействующие (аминазин, адреналин, преднизолон и др.) хранят в специальных отсеках («А» и «Б»). Каждый случай их применения фиксируется в специальной тетради с указанием фамилии больного и номера истории болезни.
Особому учету подлежат наркотические средства (морфин, омнопон, промедол, кодеин и др.). Эти препараты хранят в сейфе, ключ от которого находится у ответственного дежурного врача. В сейфе хранят и журнал, в котором отражается их расход. При необходимости применения какоголибо наркотического средства медицинская сестра набирает его из ампулы и вводит больному в присутствии врача, после чего врач удостоверяет своей подписью в истории болезни факт введения наркотического средства.
За хищение наркотических препаратов медицинские работники несут уголовную ответственность.
Строгие правила учета и хранения ядовитых, сильнодействующих и наркотических лекарственных средств обусловлены необходимостью предупреждения токсикомании. Токсикомания представляет собой патологическое пристрастие к различным лекарственным средствам (седативным, снотворным, психостимуляторам), некоторым химическим веществам (парам бензина, органических растворителей и т. д.) с целью получения «приятных» ощущений вплоть до галлюцинаций.
Одним из вариантов токсикомании является наркомания, возникающая при употреблении наркотических веществ. Опасность применения наркотиков заключается в том, что при первых употреблениях они вызывают кратковременное состояние эйфории, которое больные стремятся возобновить с помощью повторного применения. В дальнейшем, однако, доза препарата для получения эффекта становится все более высокой. У больных прогрессирует физическое истощение, появляются признаки преждевременного старения и раннего увядания. Постепенно человек утрачивает прежние интересы, все его помыслы направляются на приобретение наркотика. А при отсутствии привычного наркотического препарата возникают выраженные симптомы абстинентного синдрома: озноб, потливость, мучительные боли в мышцах и суставах, бессонница, тревога, беспокойство, подавленное настроение. В такие периоды больные становятся агрессивными и способны совершить преступление. Это объясняет социальную значимость проблемы наркомании и определяет необходимость решительной борьбы с ее распространением, что особенно актуально в последние годы.
7. Медицинская документация.
Правильное ведение соответствующей медицинской документации вменяется в обязанности медицинской сестры и обеспечивает адекватное осуществление лечения больных, контроль за динамикой лечебно-диагностического процесса (в том числе за состоянием пациента) и использованием материально-технических средств, учёт выполняемой медицинским персоналом работы.
Основные виды сестринской медицинской документации:
1. Журнал движения больных: регистрация поступления и выписки больных.
2. Процедурный лист: лист врачебных назначений.
3. Температурный лист: в нём отмечают основные данные, характеризующие состояние больного – температуру тела, пульс, АД, ЧДД, диурез, массу тела (по мере необходимости), физиологические отправления.
4. Журнал назначений: в нём фиксируют назначения врача – лабораторные и инструментальные исследования, консультации «узких» специалистов и пр.
5. Журнал учёта наркотических, сильнодействующих и ядовитых средств.
6. Журнал передачи ключей от сейфа.
7. Требование на питание больных (порционник) должен содержать сведения о количестве больных на назначенные диеты, фамилии пациентов, при необходимости – дополнительно выдаваемые продукты или, наоборот, характер разгрузочных диет.
8. Журнал приёма и сдачи дежурств. В нём регистрируют общее число больных, их«движение» за сутки, отмечают лихорадящих и тяжелобольных, срочные назначения, нарушения режима в отделении и пр.
Уход за кожей и профилактика пролежней
Кожа выполняет несколько функций: защитную, аналитическую (кожная чувствительность), регуляторную (регуляция температуры тела: отдача тепла через потоотделение у здорового человека составляет 20% всей теплоотдачи за сутки, а у лихорадящих больных – значительно больше), выделительную. Через кожу, её потовые железы выделяются вода, мочевина, мочеваякислота, натрий, калий и другие вещества. В покое при нормальной температуре тела выделяется
около 1 л пота в сутки, а у лихорадящих больных - до 10 л и более.
На коже при испарении пота остаются продукты обмена, разрушающие кожу. Поэтому кожа должна быть чистой, для чего следует чаще менять бельё, протирать кожу одеколоном, водой с 96% спиртом (в соотношении 1:1), дезинфицирующими салфетками или растворами (например, 1 стакан воды + 1 ст.л. уксуса + 1 ст.л. камфоры), обтирать кожу сухим чистым полотенцем.
Особое внимание следует уделять состоянию кожи паховой области, подмышечных впадин, у женщин - области под молочными железами. Кожа промежности требует ежедневного обмывания. Тяжелобольных следует подмывать после каждого акта дефекации, а при недержании мочи и кала несколько раз в день во избежание мацерации и воспаления кожи в области паховых и промежностых складок. Женщин подмывают чаще.
У тяжелобольных могут образовываться пролежни.
Пролежень (лат. decubitus; син. - декубитальная гангрена) - омертвение (некроз) мягких тканей (кожи с вовлечением подкожной клетчатки, стенки полого органа или кровеносного сосуда и др.), возникающее вследствие ишемии, вызванной продолжительным непрерывным механическим давлением на них. Пролежни появляются чаще всего на крестце, лопатках, пятках, локтях от длительного сдавления участка кожи и нарушения в нём кровообращения (рис. 6-4). Сначала появляются покраснение и болезненность, затем слущивается эпидермис (поверхностный слой кожи), образуются пузыри. При глубоких пролежнях обнажаются мышцы, сухожилия, надкостница. Развиваются омертвение и язвы, проникающие иногда до кости. Через повреждённую кожу проникает инфекция, что ведёт к нагноению и заражению крови (сепсису).
Появление пролежней - свидетельство недостаточного ухода за больным!
При появлении локализованного участка покраснения кожи следует 2 раза в день протирать его 10% раствором камфоры, влажным полотенцем, облучать кварцевой лампой. Если образовались пролежни, необходимо смазать их 5% раствором калия перманганата , наложить повязку с мазью Вишневского, линиментом синтомицина и др.
Места наиболее частого образования пролежней
Меры по профилактике пролежней
Каждые 1,5-2 ч следует менять положение больного;
Необходимо расправлять складки на постели и белье;
Следует протирать кожу дезинфицирующим раствором;
Нужно немедленно менять мокрое или загрязнённое бельё;
Следует использовать подкладные резиновые круги, помещённые в чехол или покрытые пелёнкой. Круг подкладывают таким образом, чтобы место пролежня находилось над отверстием круга и не касалось постели; также используют специальные надувные матрасы с гофрированной поверхностью;
Необходимо своевременно умывать и подмывать больных.
В настоящее время для профилактики пролежней разработана так называемая противопролежневая система, представляющая собой специально сконструированный матрас. Благодаря автоматическому компрессору ячейки матраса заполняются воздухом каждые 5-10 мин, вследствие чего изменяется степень сдавления тканей больного. Массаж тканей путём изменения давления на поверхность тела пациента поддерживает в них нормальную микроциркуляцию крови, обеспечивая снабжение кожи и подкожной клетчатки питательными веществами и кислородом.
Применение суден и мочеприёмников
Больным, находящимся на строгом постельном режиме, при необходимости опорожнения кишечника в постель подают судно, а при необходимости мочеиспускания - мочеприёмник (женщины при мочеиспускании обычно пользуются судном, а мужчины - так называемой уткой). Судна бывают металлическими с эмалевым покрытием, пластиковыми и резиновыми. Резиновое судно используют у ослабленных больных, а также при наличии пролежней, недержании кала и мочи. Прежде чем подать больному мочеприёмник, последний нужно ополоснуть тёплой водой. После мочеиспускания, вылив его содержимое, мочеприёмник вновь ополаскивают тёплой водой.
Подмывание больных (женщин)

Необходимое оснащение: кувшин с тёплым (30-35 °С) слабым раствором калия перманганата (антисептик) или водой, корнцанг, салфетка, клеёнка, судно, перчатки.
Порядок проведения процедуры:
1. Помочь больной лечь на спину; ноги должны быть слегка согнуты в коленях и разведены;
2. Постелить клеёнку и поставить на неё судно, подложив под ягодицы больной;
3. Встать справа от больной и, держа кувшин в левой руке, а корнцанг с салфеткой в правой, лить антисептический раствор на половые органы, а салфеткой протирать их, совершая движения по направлению от половых органов к заднепроходному отверстию, т.е. сверху вниз;
4. Осушить сухой салфеткой кожу промежности в том же направлении;
5. Убрать судно и клеёнку.
Подача судна
Необходимое оснащение: судно, клеёнка, ширма, дезинфицирующий раствор.
Если у тяжелобольного возникает позыв на дефекацию или мочеиспускание, необходимо
следующее:
1. Отгородить его ширмой от окружающих, подложить под таз больного клеёнку;
2. Ополоснуть судно тёплой водой, оставив в нём немного воды;
3. Левую руку подвести сбоку под крестец больного, помогая ему приподнять область таза
(при этом его ноги должны быть согнуты в коленях);
4. Правой рукой подвести судно под ягодицы больного, чтобы промежность оказалась над отверстием судна;
5. Прикрыть больного одеялом и на время оставить его одного;
6. Вылить содержимое судна в унитаз, ополоснув судно горячей
водой;
7. Подмыть больного, осушить промежность , убрать клеёнку;
8. Продезинфицировать судно дезинфицирующим раствором.
Уход за полостью рта
Каждому человеку необходимо соблюдать элементарные правила ухода за полостью рта:полоскать рот водой после каждого приёма пищи;
чистить зубы на ночь и утром, так как в течение ночи поверхность слизистой оболочки
рта и зубов покрывается мягким налётом, состоящим из клеток эпителия, слизи и микроорганизмов. У больных образование налёта ускоряется, так как через слизистую оболочку полости рта начинают выделяться продукты нарушения обмена веществ: азотистые вещества при почечной
недостаточности, глюкоза при сахарном диабете, ртуть при ртутных отравлениях и т.д. Эти вещества загрязняют слизистую оболочку и часто ведут к интенсивному размножению микроорганизмов. Уход за полостью рта тяжелобольных должен быть более тщательным.
Полоскание рта
После каждого приёма пищи больному рекомендуют прополоскать рот 0,5% раствором натрия гидрокарбоната (раствором питьевой соды) или 0,9% раствором натрия хлорида (физиологическим раствором). После этого протирают язык: на кончик языка накладывают стерильную марлевую салфетку, вытягивают кончик языка из полости рта левой рукой, а правой рукой влажным ватным шариком, зажатым в пинцете, снимают налёт с поверхности языка и смазывают язык глицерином.
Промывание полости рта
Протирание полости рта и зубов
Необходимое оснащение: шпатель, ватные шарики, пинцет, антисептический раствор (2% раствор натрия гидрокарбоната, слабый раствор калия перманганата) или тёплая кипячёная вода.
Порядок выполнения процедуры:
1. Подготовиться к проведению процедуры: разложить необходимое оснащение, надеть
Перчатки;
2. Обернуть язык стерильной марлевой салфеткой и левой рукой осторожно потянуть его
изо рта;
3. Пинцетом в правой руке взять ватный шарик, смочить его антисептическим раствором
и, снимая налёт, протереть язык;
4. Отпустить язык, сменить тампон и протереть зубы с внутренней и наружной сторон;
5. Попросить больного прополоскать рот (если он в состоянии);
Промывание (орошение) полости рта
Необходимое оснащение: кружка Эсмарха со стеклянным наконечником и резиновой трубкой (либо грушевидный баллон или шприц Жане), клеёнка, почкообразный лоток, шпатель, антисептический раствор.
Шприц Жане - шприц для промываний, отличающийся значительной ёмкостью (100-200 мл); для удобства работы на конце штока и на кольце, охватывающем стеклянный цилиндр шприца, имеются припаянные кольца. Предложен французским урологом Ж. Жане (1861-1940).
Порядок выполнения процедуры:
2. Набрать в кружку Эсмарха тёплый антисептический раствор и подвесить её на 1 м выше головы больного;
3. Голову больного повернуть набок (иначе он может захлебнуться!), шею и грудь прикрыть клеёнкой, к подбородку подвести лоток;
4. Оттянуть угол рта шпателем, ввести наконечник в преддверие рта и струёй жидкости под умеренным давлением промыть его;
5. Промыть поочерёдно левое, затем правое защёчное пространство (щеку оттягивать шпателем);
6. Снять перчатки, вымыть руки.
Смазывание полости рта
Смазывание полости рта назначают при заболеваниях слизистой оболочки полости рта.
Необходимое оснащение: прокипячённые шпатель и пинцет, несколько стерильных ватных шариков, стерильный лоток, лекарство, плоский стеклянный сосуд.
Порядок выполнения процедуры:
1. Подготовиться к проведению процедуры: разложить необходимое оснащение, надеть перчатки;
2. Из флакона отлить небольшое количество лекарства в плоский стеклянный сосуд;
3. Попросить больного открыть рот ;
4. Взять пинцетом ватный шарик, смочить его лекарством;
5. Помогая шпателем, прижать ватный шарик к поражённому месту слизистой оболочки;
6. Затем взять свежий шарик с лекарством и приложить его к другому месту поражения;
7. Снять перчатки, вымыть руки.
Уход за глазами
Для удаления гнойного отделяемого глаза промывают 3% раствором борной кислоты, раствором риванола или слабым раствором калия перманганата (имеющим розовый цвет) из резинового баллончика или марлевым тампоном. Для сбора стекающей жидкости используют лоток, который сам больной держит под подбородком. При воспалительных заболеваниях глаз проводят закапывание лекарств или втирание глазных мазей.Утренний туалет глаз
Необходимое оснащение: стерильные тампоны (8-10 штук), антисептический раствор (0,02% раствор нитрофурана, 1-2% раствор натрия гидрокарбоната), стерильный лоток.
Порядок выполнения процедуры:
1. Тщательно вымыть руки;
2. В лоток положить тампоны и налить антисептический раствор;
3. Слегка отжать тампон и протереть им ресницы и веки больного по направлению от наружного угла глаза к внутреннему. Тампон выбросить;
4. Взять другой тампон и повторить протирание 4-5 раз (разными тампонами);
5. Промокнуть остатки раствора в углах глаз больного сухим тампоном.
Промывание глаз
Необходимое оснащение: специальный стеклянный стаканчик на ножке, лекарственный
раствор. Порядок выполнения процедуры:
1. Налить в стаканчик лекарственный раствор и поставить перед больным на стол;
2. Попросить больного, чтобы он правой рукой взял стаканчик за ножку, наклонил лицо так, чтобы веки оказались в стаканчике, прижал стаканчик к коже и поднял голову (при этом жидкость не должна вытекать);
3. Попросить больного часто поморгать в течение 1 мин, не отнимая стаканчик от лица;
4. Попросить больного поставить стаканчик на стол, не отнимая стаканчик от лица;
5. Налить свежий раствор и попросить больного повторить процедуру (8-10 раз).
Закапывание капель в глаза
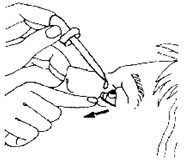
Необходимое оснащение: стерильная глазная пипетка, флакон с глазными каплями. Порядок выполнения процедуры:
1. Проверить соответствие названия капель назначению врача;
2. Набрать нужное количество капель (2- 3 капли для каждого глаза);
3. В положении больного сидя или лёжа попросить его запрокинуть голову и посмотреть вверх;
4. Оттянуть нижнее веко и, не касаясь ресниц (не подносить пипетку к глазу ближе чем на 1,5 см), закапать капли в конъюнктивальную складку одного, а затем другого глаза.
Закладывание глазной мази из тюбика

Необходимое оснащение: тюбик с глазной мазью.
Порядок выполнения процедуры:
2. Оттянуть нижнее веко больного большим пальцем;
3. Держа тюбик у внутреннего угла глаза и продвигая его так, чтобы «цилиндрик» мази расположился вдоль всего века и вышел за наружную спайку век, выдавить мазь из тюбика на конъюнктиву нижнего века по границе его с глазным яблоком;
4. Отпустить нижнее веко: мазь прижмётся к глазному яблоку;
5. Убрать тюбик от век.
Закладывание глазной мази стеклянной палочкой
Необходимое оснащение: стерильная стеклянная палочка, флакон с глазной мазью.
Порядок выполнения процедуры:
1. Посадить больного перед собой и попросить его слегка запрокинуть голову и посмотреть вверх;
2. Набрать мазь из флакона на палочку таким образом, чтобы она покрывала всю лопаточку;
3. Расположить палочку у глаза горизонтально, чтобы лопаточка с мазью была направлена в сторону носа;
4. Оттянуть нижнее веко и заложить за него лопаточку мазью к глазному яблоку, а свободной поверхностью к веку;
5. Отпустить нижнее веко и попросить больного без усилия сомкнуть веки;
6. Извлечь лопаточку из-под сомкнутых век по направлению к виску.
Уход за ушами
Больному необходимо чистить уши 2-3 раза в неделю, чтобы не образовывались серные пробки. Сера выпадает из уха в виде комочков или крошек. Они могут скапливаться в слуховом проходе и образовывать серные пробки ; при этом резко снижается слух. В таких случаях проводят промывание слухового прохода.Промывание слухового прохода
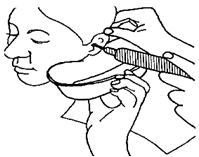
Шприц Жане Техника промывания
Необходимое оснащение: шприц Жане ёмкостью 100- 200 мл, вода (36-37 °С), почкообразный лоток, вата, глицериновые капли.
Порядок выполнения процедуры:
1. Набрать воду в шприц Жане;
2. Усадить больного перед собой боком таким образом, чтобы свет падал на его ухо;
3. В руки больному дать лоток, который больной должен прижать к шее под ушной раковиной;
4. Левой рукой оттянуть ушную раковину кверху и кзади, а правой - ввести наконечник шприца в наружный слуховой проход. Струю жидкости нагнетать толчками по верхнезадней стенке слухового прохода;
5. Слуховой проход после промывания высушить ватой;
6. Если пробку удалить не удаётся, её нужно размягчить содово-глицериновыми каплями.
В течение 2-3 дней 2-3 раза в день следует вливать в слуховой проход 7-8 подогретых капель. Необходимо предупредить больного, что после вливания капель слух на некоторое время может несколько ухудшиться.
Закапывание капель в ухо
Необходимое оснащение: пипетка, флакон с ушными каплями, стерильная вата.
Порядок выполнения процедуры:
1. Наклонить голову больного в сторону, противоположную тому уху, в которое будут закапывать капли;
2. Оттянуть ушную раковину больного левой рукой назад и вверх, а пипеткой в правой руке закапать капли в слуховой проход;
3. Предложить больному оставаться в положении с наклонённой головой 15-20 мин (чтобы жидкость не вытекала из уха), после этого ухо протереть стерильной ватой.
Уход за носом
Удаление корочек из носаНеобходимое оснащение: носовой зонд, вата, вазелиновое масло (или глицерин).
Порядок выполнения процедуры:
1. Намотать на зонд вату, смоченную вазелиновым маслом;
2. Ввести зонд в носовой ход больного, а затем вращательными движениями удалить корочки;
Закапывание капель в нос
Необходимое оснащение: пипетка, флакон с каплями для носа.
Порядок выполнения процедуры:
1. Наклонить голову больного в сторону, противоположную тому носовому ходу, в который будут закапывать капли;
2. Закапать капли в носовой ход;
3. Через 1-2 мин закапать капли в другой носовой ход.
Уход за волосами
Необходимо следить, чтобы в волосах больных не образовывалась перхоть. Для этого нужно 1 раз в неделю мыть голову, используя шампунь и туалетное мыло. Тяжелобольным голову моют в постели. Для этого ставят тазик у головного конца кровати, и больной запрокидывает голову таким образом, чтобы она оказалась над тазиком. Следует хорошо намылить кожу головы, затем волосы, ополоснуть их тёплой водой, насухо вытереть и расчесать. После мытья на голову повязывают полотенце или косынку.Ежедневно необходимо расчёсывать волосы. Для этого пользуются индивидуальным частым гребешком. Частый гребешок, смоченный раствором уксуса, хорошо вычёсывает перхоть и пыль. Гребешки следует содержать в чистоте, протирать спиртом, уксусом и мыть в горячей воде с содой или нашатырным спиртом.
После мытья больного младший медперсонал стрижёт или помогает ему стричь ногти на руках и ногах.
11. Способы применения лекарственных препаратов.
Пути и способы применения лекарственных средств. Лекарственная терапия является важнейшей составной частью лечебного процесса, оказывающей на организм как местное, так и общее действие. Лекарственные препараты вводят в организм человека различными путями (табл.). От способа введения зависят скорость наступления эффекта, выраженность и продолжительность действия вещества.
Таблица. Пути введения лекарственных средств
Общие правила применения лекарств
:
1. Всегда давайте лекарства вовремя.
2. Перед тем, как дать больному лекарство, трижды прочтите надпись на этикетке.
3. Отметьте в истории болезни дату и время, название лекарства , его дозу и путь введения. Не делайте таких записей до тex пор, пока больной действительно не получит лекарство.
4. Если лекарства нужно давать (или вводить) несколько раз в сутки, соблюдайте соответствующие интервалы. Например, при четырехкратном введении антибиотиков интервал между введениями должен составлять 6 ч: в 24 ч, 6, 12 и 18 ч. Это нужно для постоянного поддержания достаточного уровня лекарства.
Лекарства, назначенные во время еды (например, ферменты), дают с пищей. Средства, назначенные "до еды", следует дать за 15 мин до приема пиши. Средства, назначенные больному "после еды", должны быть приняты им через 15 мин после приема пиши. Средства, назначенные больному "натощак", раздают утром за 20-60 мин до завтрака; снотворные дают больным за 30 мин до сна; нитроглицерин или валидол должны находиться у больною на тумбочке постоянно.
Примечание. Медсестра не имеет права без ведома врача назначать и заменять одни лекарства другими. Если лекарственное средство дано ошибочно или превышена его разовая доза, следует немедленно сообщить об этом врачу.
- Настои, отвары, микстуры, растворы назначают обычно столовыми ложками (15 мл); в условиях стационара удобно пользоваться градуированными мензурками. Мензурки после использования подвергают дезинфекции в 1 % растворе хлорамина - 30 мин.
- Спиртовые настойки, экстракты и некоторые растворы (например, 0,1 % раствор атропина сульфата, настойка пустырника) назначают в каплях. Если во флаконе с лекарственным веществом нет вмонтированной капельницы, то используют пинетки. Для каждого лекарственного средства следует иметь отдельную пипетку.
- Пилюли, драже, капсулы, таблетки, содержащие железо, принимают в неизмененном виде. Таблетки, содержащие железо, запивают раствором аскорбиновой кислоты.
Во многих лечебных отделениях медсестра в целях экономии времени заранее раскладывает лекарства в лотки, разделенные на ячейки. В каждой ячейке указаны Ф. И. О. больного и номер палаты Затем медсестра в этом лотке разносит лекарства больным по палатам. Однако такая тактика не вполне оправдана.
Недостатки данного порядка раздачи:
- отсутствие контроля за приемом лекарственных средств больным (забывают принять, выбрасывают, принимают с опозданием);
- несоблюдение индивидуальной схемы раздачи лекарственных средств, режима приема ("до еды", "после еды", "во время еды" и др.);
- возможность ошибки при раздаче (по невнимательности медсестры лекарство может попасть в другую ячейку или больной ошибочно возьмет лекарственные средства, ему не предназначенные);
- трудно ответить на вопросы больного по поводу назначенных ему лекарственных препаратов, так как в лотке они находятся без аптечной упаковки.
Этико-деонтологический аспект темы
. Пациент, принимающий лекарственные средства, имеет право на информацию о них. При любом способе их введения компетентный медицинский персонал (в том числе медицинская сестра) обязаны информировать пациента о:
- названии и назначении лекарственного средства;
- возможных побочных действиях;
- сроках и признаках наступления эффекта от принимаемого лекарственного средства;
- способе применения лекарственного средства.
Пациенту следует сообщить, чем запивать лекарственное средство. Он должен быть поставлен в известность об особенностях взаимодействия применяемого им препарата с пищей. Часто больные перестают принимать назначенные им лекарства, мотивируя это тем, что состояние их уже улучшилось. В этих случаях необходимо убедить пациента закончить курс лечения, гак как возможен рецидив, и проследить за тем, действительно ли он продолжает их принимать. У некоторых больных возникает психологическое отрицание, неприятие лекарств вообще, поскольку они постоянно напоминают им о болезни.
Медицинская сестра должна спокойно и тактично объяснить важность регулярного приема лекарственных средств, необходимость непрерывного курса лечения и строгого соблюдения этих условий для успешного выздоровления. При снижении памяти или интеллекта больным необходимо не только объяснить правила приема лекарств, но и написать их на отдельном листе бумаги.
12. Введение капель в ухо, глаза, нос.
Манипуляция - Техника закапывания капель в глаза, нос и ухо ребенку раннего возраста
Лечение хирургических больных производится в специально обо-рудованных и оснащенных хирургических отделениях. При правиль-ной организации работы в небольших участковых больницах (на 25-50 коек), где может не быть хирургического отделения, предусмат-ривается возможность оказания экстренной хирургической помощи и проведения небольших плановых операций. В таких больницах име-ются специальные помещения для стерилизационной, операционной и перевязочной.
Одной из главных задач развертывания отделения является обес-печение профилактики внутрибольничной инфекции (ВБИ ).
Хирургическое отделение обычно состоит из палат для пациентов; операционного блока; «чистой» и «гнойной» перевязочных; процедур-ного кабинета (для выполнения различных инъекционных процедур и децентрализованной стерилизации хирургических инструментов, шприц и игл); манипуляционного кабинета; санитарного узла (ванна, душ, туалет, гигиеническая комната для женщин); буфетной для раз-дачи пищи и столовой для больных; кабинета заведующего отделени-ем; ординаторской; бельевой и пр.
Мягкой мебелью, предназначенной для отдыха пациентов, обору-дуют холлы.
В больших больницах или клиниках создается несколько хирур-гических отделений, имеющих не менее 30 коек в каждом. В основу профилирования хирургических отделений должен быть положен медицинский принцип, т.е. особенности контингента больных, диаг-ностики лечения заболеваний и оборудования палат. Обычно выде-ляются чистое, «гнойное» и травматическое отделения. Могут быть выделены специализированные хирургические отделения (онкологи-ческое, кардиологическое, урологическое и т.д.).
В зависимости от профиля хирургического отделения в нем выде-ляют помещения для лечебных и диагностических служб.
Влажную уборку помещения проводят не менее 2 раз в сут. Вторая уборка проводится после окончания перевязок и остальных мани-пуляций с применением одного из дезинфектантов (0,75% раствор хлорамина и 0,5% моющего средства, 1% раствор хлорамина, 0,125% раствор гипохлорида натрия, 1% водный раствор хлоргексидина биг- люконата, 1% раствор перформа).
Палаты лечебного отделения должны быть просторными, светлы-ми, из расчета не более чем на 6 человек, площадью 6-7 м 2 на одну штатную койку. Более удобными являются палаты на 2-4 койки.
Стены палат окрашивают масляной краской, полы покрывают линолеумом, оборудуют функциональными кроватями, тумбочками, стульями. Для тяжелобольных существуют надкроватные столики. В палате устанавливают холодильник для хранения продуктов, пере-данных пациентам родственниками. Вся больничная мебель должна легко мыться.
Хирургические отделения должны быть оборудованы водопрово-дом, центральным отоплением, канализацией и приточно-вытяжной вентиляцией.
Тяжелобольных и пациентов, страдающих недержанием мочи и кала, выделяющих зловонную мокроту, помещают в небольшие (на 1-2 человек) палаты.
На каждые 25-30 коек в отделении имеется сестринский пост, оснащенный соответствующим образом. Располагают его так, чтобы сестринскому персоналу были видны все палаты. На посту должна быть связь с тяжелобольными, а также список телефонов всех боль-ничных подразделений, включая дежурного слесаря, электрика и т.д.
Особенно важно в работе хирургического отделения раздельное размещение больных с гнойно-септическими процессами и больных, не имеющих воспалительных процессов (профилактика ВБИ).
Хирургическая деятельность медицинской сестры
Работа в поликлинике. Свою деятельность хирургическая медицин-ская сестра поликлиники осуществляет в хирургическом кабинете (хирургическом отделении), где осуществляется лечение больных с хирургическими заболеваниями, не требующими их нахождения в стационаре. Это большая группа пациентов с легкими гнойно-вос-палительными заболеваниями. Основная масса пациентов с хирур-гическими заболеваниями проходит обследование в поликлинике и направляется на оперативное лечение в стационар. Здесь также осу-ществляется лечение оперированных и проходит их реабилитация.
Основными задачами медицинской сестры хирургического каби-нета являются выполнение лечебно-диагностических назначений врача-хирурга в поликлинике и участие в организации специализи-рованной медицинской помощи населению, проживающему в районе деятельности поликлиники, а также рабочим и служащим при-крепленных предприятий. Назначение и увольнение медицинской сестры хирургического кабинета осуществляется главным врачом поликлиники в соответствии с действующим законодательством.
Медицинская сестра хирургического кабинета подчиняется непос-редственно врачу-хирургу и работает под его началом. В своей работе медсестра руководствуется должностной инструкцией, а также мето-дическими рекомендациями по совершенствованию деятельности среднего медицинского персонала амбулаторно-поликлинического учреждения.
Работа медицинской сестры поликлиники многообразна. Медицинская сестра хирургического кабинета:
Готовит перед амбулаторным приемом врача-хирурга рабочие места, контролируя наличие необходимого медицинского инст-рументария, инвентаря, документации, проверяя исправность аппаратуры и средств оргтехники;
Получает из центрального стерилизационного отделения (ЦСО) необходимый хирургический материал для работы в операцион-ной и перевязочной;
Накрывает стерильный столик для инструментов и перевязочного материала на 5-10 перевязок и экстренных операций;
Передает в регистратуру листы самозаписи больных, талоны на прием к врачу на текущую неделю;
Приносит перед началом приема из картохранилища медицин-ские карты амбулаторных больных, подобранные регистраторами в соответствии с листами самозаписи;
Своевременно получает результаты исследований и расклеивает их в медицинские карты амбулаторных больных;
Регулирует поток посетителей путем фиксирования соответству-ющего времени в листах самозаписи для повторных больных и выдачи им талонов;
Сообщает в картохранилище обо всех случаях передачи медицин-ских карт амбулаторных больных в другие кабинеты для внесения соответствующей записи в карте-заменителе;
Принимает самое активное участие в приеме больных, при необ-ходимости помогает больным подготовиться к осмотру врача;
Помогает хирургу при выполнении амбулаторных операций и наложении повязок. В связи с этим она должна в совершенстве владеть десмургией, делать перевязки, инъекции и венепункции, владеть навыками операционной сестры, знать методы профи-лактики хирургической инфекции (строго соблюдать асептику и антисептику);
Объясняет больным способы и порядок подготовки к лаборатор-ным, инструментальным и аппаратным исследованиям;
Путем выписки требования на медикаменты и перевязочный материал получает их у главной медицинской медсестры в поли-клинике;
После приема и проведения операций и перевязок медицин-ская сестра приводит в порядок операционную, перевязочную, моет и сушит хирургический инструментарий, пополняет запасы лекарственных средств;
Оформляет под контролем врача медицинскую документацию: направления на консультацию и во вспомогательные кабинеты, статистические талоны, санаторно-курортные карты, выписки из медицинских карт амбулаторных больных, листки нетрудо-способности, справки о временной нетрудоспособности, направ-ления на контрольно-экспертную комиссию (КЭК) и медико- социальную экспертизу (МСЭК), журналы записи амбулаторных операций, ежедневные статические отчеты, дневник работы сред-него медицинского персонала и др.;
Участвует в проведении санитарно-просветительной работы среди больных;
Систематически повышает свою квалификацию путем изучения соответствующей литературы, участия в конференциях, семинарах.
Медицинская сестра хирургического кабинета имеет право:
Предъявлять требования администрации поликлиники по созда-нию необходимых условий на рабочем месте, обеспечивающих качественное выполнение своих должностных обязанностей;
Принимать участие в совещаниях (собраниях) при обсуждении работы хирургического кабинета, получать необходимую инфор-мацию для выполнения своих функциональных обязанностей от врача-хирурга, старшей медицинской сестры отделения (ответст-венной по кабинету), главной медицинской сестры;
Требовать от посетителей соблюдения правил внутреннего распо-рядка поликлиники; овладевать смежной специальностью;
Давать указания и контролировать работу младшего медицинско-го персонала хирургического кабинета;
Повышать свою квалификацию на рабочем месте и курсах усовер-шенствования в установленном порядке.
Оценка работы медицинской сестры хирургического кабинета проводится врачом-хирургом, главной (старшей) медицинской сест-рой на основании учета выполнения ею своих функциональных обязанностей, соблюдения правил внутреннего распорядка, трудовой дисциплины, морально-этических норм, общественной активности. Медицинская сестра хирургического кабинета несет ответственность за выполнение своих обязанностей. Виды персональной ответствен-ности определяются в соответствии с действующим законодательст-вом.
Работа в хирургическом стационаре
Палатная (постовая) медицинская сестра — наименование должнос-ти среднего медицинского работника. На эту должность в соответ-ствии с Приказом МЗ РФ от 19.08.1997 № 249 может назначаться чело-век, имеющий специальность «Сестринское дело» и «Сестринское дело в педиатрии».
В нем приводится Положение о специалисте по сестринскому делу. Перечисленные в нем знания, умения и манипуляции состав-ляют программу подготовки специалиста по этой специальности, а также его сертификации (экзамен на право работать самостоятель-но) и аттестации (проверки для присвоения квалификационной категории). Положение о специалисте по сестринскому делу можно рассматривать как основу для составления должностной инструкции палатной медицинской сестры.
На должность палатной медицинской сестры принимаются лица, имеющие законченное медицинское образование и допущенные к медицинской деятельности в данной должности в установленном зако-ном порядке. Принимаются и увольняются они главным врачом боль-ницы по представлению главной медсестры. Перед поступлением на работу медсестра проходит обязательное медицинское обследование.
Палатная медицинская сестра находится в непосредственном под-чинении у заведующего отделением и старшей медицинской сест-ры отделения. Работает под руководством ординатора отделения и старшей медицинской сестры, а в период их отсутствия — дежурного врача. В непосредственном подчинении у палатной медсестры нахо-дятся санитарки — уборщицы обслуживаемых ею палат.
Палатная медицинская сестра отделения работает по графику, составленному старшей медицинской сестрой, утвержденному заве-дующим отделением, заместителем главного врача соответствующего профиля и согласованному с профсоюзным комитетом. Изменение графика работы допускается только с согласия старшей медицинской сестры и заведующего отделением.
Палатная медицинская сестра должна быть образцом дисципли-нированности, чистоты и опрятности, заботливо и чутко относиться к больным, поддерживая и укрепляя их моральное состояние; точно и четко выполнять все указания врачей и порученные ей медицинские манипуляции (разрешенные для выполнения среднему медицинско-му работнику); постоянно совершенствовать свои медицинские зна-ния путем чтения специальной литературы, посещения и участия в производственной учебе на отделении и в больнице, обучаясь не реже 1 раза в 5 лет на курсах усовершенствования для средних медицин-ских работников по профилю выполняемой работы, владеть всеми смежными специальностями отделения для обеспечения полной взаимозаменяемости медицинских сестер; строго руководствоваться в работе принципами медицинской деонтологии , этики, сохранять медицинскую тайну.
В вечернее время обо всех чрезвычайных происшествиях сообщать ответственному дежурному врачу по больнице, знать его номер теле-фона он находится.
Ключи от пожарных лестниц должны находиться в определенном месте на посту у медицинской сестры. Проход на лестницу должен быть свободен.
Сестра должна знать телефоны:
Дежурного врача приемного отделения;
Заведующего отделением (домашний телефон);
Старшей медсестры отделения (домашний телефон).
Палатная медицинская сестра отделения обязана:
Осуществлять прием вновь поступивших больных в отделение;
Проводить осмотр на наличие педикулеза (контроль за работой приемного отделения больницы), оценивать общее гигиеничес-кое состояние больного (проведение ванны, смена белья, под-стригание ногтей и т.д.);
Осуществлять транспортировку или сопровождение больного в палату, обеспечивать его сразу же при поступлении индивиду-альными предметами ухода, стаканом, ложкой для приема воды (лекарства);
Знакомить с расположением помещений отделения и правилами внутреннего распорядка и режимом дня, правилами личной гиги-ены в стационаре;
Осуществлять сбор материала от больных для лабораторных исследований (моча, кал, мокрота и т.д.) и организовывать свое-временную отправку их в лабораторию: своевременное полу-чение результатов исследования и подклеивание их в историю болезни;
Проводить подготовку историй болезни, направление больных по назначению врачей на клинико-диагностические, функцио-нальные исследования, в операционные, перевязочные и в слу-чае необходимости их транспортировку, совместно с младшим медицинским персоналом отделения, контроль за возвращением историй болезни в отделение с результатами исследования;
Подготавливать полотенца, специальные средства для дезинфек-ции рук врача, принимать непосредственное участие в обходе больных врачом-ординатором или дежурным врачом, сообщать им сведения об изменениях в состоянии здоровья больных;
Производить измерение температуры тела больным утром и вече-ром, а по назначению врача и в другое время дня вести запись
температуры в температурный лист, счет пульса и дыхания; изме-рять суточное количество мочи, мокроты, вносить эти данные в историю болезни;
Осуществлять плановое наблюдение, организацию ухода за лежа-чими и тяжелобольными, профилактику пролежней;
Вести активное наблюдение за чистотой и порядком в палатах, за личной гигиеной больных, за своевременным приемом ванн, сменой белья — нательного и постельного;
Делать личную явку к больному по первому его зову;
Проводить контроль за выполнением пациентом установленного врачом режима питания, соответствием продуктов, принесен-ных больному родственниками, разрешенному ассортименту, ежедневный контроль за состоянием тумбочек, холодильников в палатах;
Осуществлять составление порционных требований на диетстолы старшей медсестре для передачи их ею для приготовления диет-питания;
Производить раздачу пищи пациентам отделения, кормление больных;
Вести контроль за выполнением правил работы младшим обслу-живающим персоналом;
Делать отметки в листе врачебных назначений об их выполнении с росписью за выполнение каждого назначения;
Быть гуманной, тактично вести себя при агонирующих больных, осуществлять правильное документальное оформление, укладку и передачу тела умершего для транспортировки в патологоанато- мическое отделение; обслуживание больных в этот период пору-чается медицинскому персоналу другого поста;
Принимать непосредственное участие в санитарно-просвети- тельной работе среди больных и населения на темы санитарно- гигиенические, ухода за больными, профилактики заболеваний, здорового образа жизни и т.д.;
Производить прием и передачу пациентов только у постели боль-ного;
Осуществлять регулярный (не реже 1 раза в 7 дней) осмотр боль-ных на наличие педикулеза (с отметкой об этом в соответствую-щем документе), а также организацию (в случае необходимости) противопедикулезных мероприятий;
Ежедневно утром передавать старшей медицинской сестре список требуемых на пост лекарственных препаратов, предметов ухода за больными, а также делать это в течение смены;
Составлять в ночное время список пациентов своего поста, све-дения о них по утвержденной в больнице схеме, передавать полученные сведения утром в приемное отделение больницы для справочного бюро (8.00);
Проводить кварцевание палат, закрепленных за постом, а также других помещений согласно графику, разработанному старшей медицинской сестрой отделения совместно с врачом-эпидемио-логом больницы;
Работать без права сна и не отлучаться из отделения без разреше-ния старшей медсестры или заведующего отделением, а в период их отсутствия — дежурного врача;
Знать и обеспечить готовность к оказанию доврачебной медицин-ской помощи при ухудшении состояния больного, неотложных состояниях, обеспечить правильную и быструю транспортировку.
Палатная медицинская сестра обязана уметь:
Вести наблюдение за состоянием больного и правильно оценивать его;
Правильную работу и выполнение обязанностей закрепленной за постом санитарки;
Сохранность медицинского и хозяйственного инвентаря поста;
Соблюдение пациентами и посетителями правил внутреннего распорядка.
Права
Палатная сестра имеет право:
Делать замечания пациенту обслуживаемых ею палат о несоблю-дении им рекомендаций врача и режима учреждения;
Вносить предложения заведующему отделением, старшей медсест-ре о поощрении санитарки поста или наложении ей взыскания;
Получать необходимую для четкого выполнения своих обязан-ностей информацию;
Требовать от старшей медсестры отделения обеспечения поста необходимым инвентарем, инструментарием, предметами ухода за больными и т.д.;
Вносить предложения по совершенствованию работы медсестер отделения;
Проходить аттестацию (переаттестацию) с целью присвоения ква-лификационных категорий;
Участвовать в мероприятиях, проводимых для средних медработ-ников больницы.
Работа операционной сестры
На должность операционной сестры назначается лицо со средним образованием, прошедшее специальную подготовку по работе в опе- рационно-перевязочном блоке. Назначается и увольняется главным врачом больницы по представлению главной медсестры в соответст-вии с действующим законодательством. Непосредственно подчи-няется старшей операционной медсестре, в процессе подготовки к операции во время ее проведения — врачу-хирургу и его ассистентам, в период дежурства — дежурному врачу отделения (больницы). В своей работе руководствуется правилами инструкции по выполняемому разделу работы, распоряжениями и указаниями вышестоящих долж-ностных лиц.
Обязанности
Старшая операционная медсестра распределяет работу между операционными медсестрами. Практика показывает, что для повы-шения ответственности и лучшей организации труда целесообразно выделить каждой медсестре определенный участок работы, напри-мер, одна медсестра отвечает за качество стерилизации, другая — за порядок в инструментальных шкафах и т.д. В наиболее ответственных операциях старшая операционная медсестра может принимать учас-тие сама.
Каждая операционная медсестра должна:
В совершенстве владеть методикой приготовления как шовного, так и перевязочного материала;
Уметь помогать врачу при эндоскопических и лапароскопических исследованиях, овладеть техникой гемотрансфузии , а также дру-гих манипуляций;
Обеспечить полное оснащение операции;
Быть в постоянной готовности к плановым и экстренным опера-циям;
Подчиняться ответственному хирургу и не отлучаться с работы без разрешения старшего в дежурной бригаде (если операционная сестра входит в дежурную бригаду, состоящую из разных специ-алистов);
Отвечать за асептическую подготовку больного, поступающего на операцию, а также за асептику операционного блока — ей подчи-няются все, кто находится в операционной,
Владеть техникой предстерилизационной подготовки и стерили-зации всех видов материалов;
Знать все типичные операции, следить за их ходом и обеспечивать необходимую квалифицированную помощь хирургу;
Уметь правильно и своевременно подавать инструменты хирургу;
Вести строгий подсчет инструментов, салфеток, тампонов перед операцией, во время и после нее;
Наблюдать за тем, чтобы записи о проведенной операции были своевременными и сделаны по общепринятой форме в специаль-ном операционном журнале;
Следить за сохранностью и исправностью оборудования, забо-титься о пополнении и ремонте неисправного инвентаря, а также за абсолютной чистотой операционного блока и перевязочной, за исправностью обычного и аварийного освещения;
Систематически пополнять операционную необходимыми меди-каментами, перевязочными материалами и операционным бель-ем, подбирать нужные наборы инструментов;
Старшая операционная медсестра ежемесячно проводит проверку стерильности методом бактериологического контроля.
Работа в процедурном кабинете
Процедурный кабинет предназначен для забора крови на различ-ные исследования, выполнения всех видов инъекций, внутривенных введений лекарственных веществ, подготовки к переливанию крови, ее компонентов, кровезаменителей.
Последовательность действий медицинской сестры:
Подготовить емкости для дезинфекции использованного инстру-ментария и материала;
Сдать накануне подготовленные биксы с материалом в ЦСО;
Доставить стерильные биксы из ЦСО;
Приготовить маркированные лотки для внутривенных и внутри-мышечных инъекций;
Подготовить стерильные биксы к работе;
Надеть маску, провести гигиеническую антисептику рук, надеть стерильные перчатки;
Накрыть стерильные лотки стерильной пеленкой с помощью сте-рильных пинцетов и разделить лоток на три условные зоны:
1 — зона, на которую с помощью пинцета выложить стерильные шарики, — под верхний слой стерильной пеленки;
2 — зона для стерильных шприцов, заполненных инъекционными растворами и закрытых иглой с колпачком;
3 — зона, в которую уложить стерильный пинцет для работы на лотке.
После окончания забора крови у всех больных сбросить пеленку в мешок для грязного белья,
Перекрыть стерильный лоток.
Примечание . Выполнять все процедуры и манипуляции только в стерильных перчатках, кроме уборки кабинета. Работу, не связанную с проведением инъекций, необходимо выполнять в другом медицин-ском халате (хранится отдельно). Уборку процедурного кабинета про-водить с использованием дезинфицирующих средств. Текущая уборка проводится в течение рабочего дня. Заключительная уборка — в конце рабочего дня, генеральная уборка — 1 раз в неделю, кварцевание каби-нета — каждые 2 часа по 15 мин.
Работа перевязочной медсестры
Перевязочная — специально оборудованное помещение для произ-водства перевязок, осмотра ран и проведения ряда процедур, выпол-няемых в процессе лечения ран. В перевязочной могут производиться также инъекции, трансфузии и небольшие операции (первичная хирургическая обработка небольших ран, вскрытие поверхностно расположенных гнойников и т.п.).
Современные перевязочные развертываются как в стационарах, так и в амбулаториях.
Число перевязочных и столов определяется числом коек в ЖГУ и его профилем. Площадь перевязочной исчисляется из расчета 15-20 м 2 на один перевязочный стол.
Размеры амбулаторной перевязочной определяют в зависимости от предполагаемой пропускной способности учреждения.
В перевязочной стены, пол и потолки должны быть удобными для механической очистки во время уборки.
Перевязочная оборудуется соответствующим набором предметов, оснащается необходимыми хирургическими инструментами, медика-ментозными средствами и перевязочным материалом.
Перевязочная медсестра несет ответственность за соблюдение асептики в перевязочной, во время перевязок руководит ее работой. Рабочий день начинают с осмотра перевязочной. После этого мед-сестра получает список всех перевязок на день, устанавливает их очередность.
Убедившись в готовности перевязочной, медсестра накрывает сте-рильный инструментально-материальный перевязочный стол.
Последовательность действий:
Медсестра надевает маску, заправив перед этим волосы под шапоч-ку, моет и обеззараживает руки, надевает стерильный халат и пер-чатки;
Нажав на педаль, открывает бикс со стерильным бельем, достает стерильную простыню, разворачивает ее так, чтобы она осталась двухслойной, и ею покрывает передвижной столик;
На этот столик ставят сетку со стерильным инструментарием и другими предметами, извлеченными из стерилизатора;
Перевязочный стол вначале покрывают стерильной клеенкой, затем в 4 слоя простынями так, чтобы края свисали на 30-40 см книзу;
Верхнюю двухслойную простыню запрокидывают к задней части стола и к ней по углам крепят цапки или кровоостанавливающие зажимы;
Стерильным корнцангом медсестра переносит инструменты из сетки на перевязочный стол и раскладывает их в определенном порядке по назначению;
На столе должны быть пинцеты, кровоостанавливающие зажимы, кусачки, иглодержатели, корнцанги, пуговчатые и желобоватые зонды, почкообразные тазики, шприцы, стаканы для растворов, катетеры, дренажи, ножницы, крючки Фарабефа, трех-четы- рехзубчатые крючки, готовые наклейки, салфетки, турунды и шарики;
Простыней, сложенной вдвое, медсестра закрывает перевязочный стол;
Края нижней и верхней простыней скрепляют цапками сзади и с боков;
Прикрепляют бирку в левом дальнем углу, на которой указывают дату, время накрытия стола и фамилию медсестры. Стол считает-ся стерильным 1 сут.
Примерная схема расположения инструментов и материала на перевязочном столе показана на рис. 1.
Организация перевязок
Палатная медсестра и санитарка помогают больному снять верх-нюю одежду и лечь на перевязочный стол, затем закрывают его чистой простыней. При перевязке должен присутствовать лечащий врач — наиболее ответственные перевязки он делает лично.
Медицинский персонал после каждой перевязки моет руки с мылом, вытирает их стерильным полотенцем или простыней и обрабатывает спиртом при помощи спиртового шарика.
Каждая перевязка осуществляется с помощью инструментов.
Последовательность действий:
Снимают старую повязку с помощью пинцетов; вдоль раны, при-держивая сухим шариком кожу и не давая ей тянуться за повяз-кой, снимают ее поверхностные слои; присохнувшую повязку рекомендуется отслаивать шариком, смоченным в 3% растворе перекиси водорода; прочно присохшую повязку на кисти и стопе лучше удалять после ванны из теплого 0,5% раствора перманга- ната калия;
Осматривают рану и окружающую ее область;
Кожу вокруг раны освобождают от гнойных корок стерильными марлевыми шариками, затем от края раны к периферии обраба-тывают кожу вокруг раны спиртом;
Меняют пинцет; производят туалет раны стерильными салфетка-ми (удаление гноя промоканием, смыванием перекисью водоро-да, раствором фурацилина и другими антисептиками);
Рану осушают стерильными салфетками;
Обрабатывают кожу вокруг раны 5% раствором йода;
С помощью пинцета и зонда дренируют раны резиновыми труб-ками (тампонами и турундами, смоченными антисептиками или мазями на водорастворимой основе);
Накладывают новую повязку;
Фиксируют повязку наклейкой, бинтом и т.д.
После удаления старой повязки и окончания перевязки медсестра моет руки (в перчатках) с мылом, дважды их намыливая, ополаски-вает проточной водой и вытирает индивидуальным полотенцем. Во время перевязок больных с нагноительными процессами медсестра надевает дополнительно клеенчатый фартук, который обеззаражи-вается после каждой перевязки протиранием ветошью, смоченной 3% раствором хлорамина, 0,05% раствором нейтрального анолита, 0,6% раствором нейтрального гипохлорита натрия.
Используемые перчатки сбрасываются в емкость с дезинфицирующим раствором, а руки подвергаются гигиенической обработке. Инструменты после перевязок также обеззараживают в растворах. Кушетка (стол для перевязок) обеззараживается после каждой перевязки ветошью, смо-ченной дезраствором. Использованный перевязочный материал перед уничтожением подвергается предварительному обеззараживанию в течение двух часов одним из дезрастворов: 3% раствором хлорамина , 0,5% активированным раствором хлорамина и др.
При лечении хирургических больных, имеющих дренажи в полых органах или гнойных полостях, уход за дренажной трубкой и раной вокруг нее производится врачом во время перевязки. Один раз в сутки постовая сестра меняет все соединительные трубки, которые подвер-гаются дезинфекции, предстерилизационной очистке и стерилиза-ции. Банки с отделяемым меняют на стерильные. Содержимое банок сливают в канализацию. После опорожнения банки погружают в дезраствор, моют и стерилизуют. Банки для дренажной системы нельзя ставить на пол, их подвязывают к кровати больного или ставят рядом на подставки.
В структуре хирургического отделения необходимо иметь две пере-вязочные (для «чистых» и «гнойных» перевязок). Если перевязочная одна, обработку гнойных ран производят после проведения чистых манипуляций с последующей тщательной обработкой помещения и всего оборудования дезинфицирующими растворами.
Медсестра во время перевязок больных с нагноительными процес-сами надевает клеенчатый фартук, который после каждой перевязки протирает ветошью, смоченной в 0,25% растворе гипохлорита натрия, с интервалом 15 мин, с последующим временем воздействия 60 мин, и обрабатывает руки. В качестве средств для дезинфекции рук приме-няют 80% этиловый спирт, 0,5% раствор хлоргексидина биглюконата в 70% этиловом спирте, 0,5% (с 0,125% содержанием активного хлора) раствор хлорамина. Рабочий раствор указанных препаратов готовит аптека ЛПУ. Емкость с раствором устанавливают в перевязочной.
При обеззараживании рук этиловым спиртом или хлоргексидином препарат наносят на ладонные поверхности кистей в количестве 5-8 мл и втирают его в кожу в течение 2 мин. Обработку рук раство-рами хлоргексидина производят в тазу. В таз наливают 3 л раствора. Руки погружают в препарат и моют в течение 2 мин. Раствор пригоден для 10 обработок рук.
Уборка перевязочной
Слаженная работа в перевязочной обеспечивается четким распо-рядком дня, строгой последовательностью выполнения манипуляций. Предусматривается текущая уборка по ходу выполнения перевязок.
После окончания перевязок и сбора перевязочного материала в спе-циально выделенные емкости производят заключительную влажную уборку с применением дезинфицирующих средств. Инфицированный перевязочный материал подлежит дезинфекционной обработке и утилизации. Не реже 1 раза в неделю проводят генеральную уборку. Уборка в перевязочной проводится аналогично уборке в операцион-ной (с. 494).
Подготовка перевязочной для дальнейшей работы
После уборки перевязочная медсестра вместе с санитаркой готовят и закладывают в биксы перевязочный материал, белье и наборы для венесекции, трахеостомии и т.д. Санитарка сдает биксы в стерилизационную.
Для круглосуточной готовности перевязочной к срочным пере-вязкам медсестра стерилизует необходимый набор инструментов в сухожаровом шкафу и накрывает инструментальный перевязочный стол, создает необходимый запас инструментов. Кроме того, на ночь и на выходные дни перевязочная медсестра оставляет на видном месте биксы со стерильным материалом и бельем. На каждом биксе делают надпись, указывающую, когда расходовать его содержимое.
Перед уходом с работы перевязочная медсестра должна принять меры к тому, чтобы:
Были наполнены банки с антисептическими и дезинфицирую-щими растворами;
Имелось достаточное количество бинтов, стерильного материала;
В любое время можно было простерилизовать нужные инстру-менты.
Кроме того, медсестра должна проверить, имеются ли в перевязоч-ной необходимые медикаменты на следующий день, и, если нужно, выписать их в аптеке. По окончании работы перевязочная медсестра включает бактерицидные лампы и уходит из перевязочной, заперев дверь на ключ. Ключи от шкафов и от перевязочной в отсутствие перевязочной медсестры должны находиться у дежурной медсестры хирургического отделения, которая обязана выключить бактерицид-ные лампы через 8-9 ч после их включения.
СЕСТРИНСКИЙ ПРОЦЕСС У ПАЦИЕНТОВ С ХИРУРГИЧЕСКИМИ ЗАБОЛЕВАНИЯМИ
В России начата реформа сестринского дела.
На сегодняшний день существует множество моделей сестринско-го ухода. Во многих странах мира практикующие сестры одновремен-но используют несколько из них.
Необходимо осмыслить уже разработанные модели и выбрать те, которые необходимы для конкретного пациента. Модель помогает акцентировать внимание при обследовании пациента на ее целях и вмешательствах.
При планировании ухода можно выбрать отдельные элементы из различных моделей.
В нашей стране сестрам, планирующим применение сестринского процесса в рамках Европейского регионального бюро ВОЗ, реко-мендуется использовать модель, учитывающую физиологические, психологические и социальные потребности пациента и его семьи. Использование модели ВОЗ заключается в осуществлении переноса сестринской помощи с состояния болезни на состояние здоровья. Для оказания помощи сестры производят оценку здоровья человека и выясняют потребности его в самопомощи, помощи на дому, профес-сиональной помощи. В рамках реформы сестринского дела в России предстоит утвердить профессиональную идеологию сестринского дела. Это возможно при освоении сестринским персоналом нового вида деятельности — осуществления сестринского процесса.
Под сестринским процессом понимают системный подход к оказа-нию сестринской помощи, ориентированной на потребности пациен-та. Его цель заключается в предупреждении проблем и возникающих трудностей. Сестринское обследование касается физических, психо-логических, социальных, духовных, эмоциональных потребностей пациента.
Цель сестринского процесса у хирургического пациента заключа-ется в том, чтобы предупредить, облегчить, уменьшить или свести к минимуму проблемы и трудности, возникающие у него.
Такими проблемами и трудностями у хирургических больных являются боль, стресс, диспептические нарушения, расстройства различных функций организма, дефицит самоухода и общения. Постоянное присутствие сестры и контакт с пациентом делают ее основным звеном между ним и внешним миром. Осуществляя уход за хирургическими больными, медицинская сестра видит те чувс-тва, которые испытывают они и их семьи, и выражает сочувствие. Сестра должна облегчить состояние пациента, помочь в выздоров-лении.
Способность самоухода у пациентов с хирургической патологи-ей сильно ограничена, поэтому своевременная внимательная сест-ринская помощь по выполнению необходимых элементов лечения будет первым шагом к выздоровлению. Сестринский процесс дает возможность медицинской сестре квалифицированно и професси-онально решить проблемы пациента, связанные с его выздоровле-нием.
Сестринский процесс — это метод организации и оказания сест-ринской помощи. Суть сестринского дела состоит в уходе за человеком и в том, каким образом сестра осуществляет этот уход. В основе этой работы должна лежать не интуиция, а продуманный и сформули-рованный подход, рассчитанный на удовлетворение потребностей и решение проблемы пациента.
В основе сестринского процесса находится пациент, как личность, требующая комплексного подхода. Одним из непременных условий осуществления сестринского процесса является участие пациента (чле-нов его семьи) в принятии решений относительно целей ухода, плана и способов сестринского вмешательства. Оценка результата ухода также осуществляется совместно с пациентом (членами его семьи).
Слово «процесс» означает ход событий. В данном случае это последовательность, предпринятая сестрой при оказании сестрин-ской помощи пациенту, нацеленная на удовлетворение физических, психических, социальных, духовных, эмоциональных потребностей пациента.
Сестринский процесс состоит из пяти последовательных этапов:
1. Сестринское обследование пациентов.
2. Диагностирование его состояния (определение потребностей) и выявление проблем пациента, их приоритетности.
3. Планирование сестринской помощи, направленной на удов-летворение выявленных потребностей (проблем).
4. Выполнение (реализация) плана сестринского вмешательства.
5. Оценка эффективности, полученных результатов сестринского вмешательства и новое планирование ухода.
Сестринское обследование касается различных потребностей пациента, его оценки и взаимосвязи информации, которая затем фиксируется в сестринской истории болезни.
Так как информация о пациенте может быть субъективной и объективной, сестра должна провести опрос пациента и беседу с ним, его семьей, соседями по палате, другими медицинскими работниками (лечащим врачом) и т.д., а также обследование паци-ента (дать оценку состоянию его тканей и органов), использовать данные истории его болезни, амбулаторной карты, результаты кон-сультаций специалистов и дополнительных методов исследования (ЭКГ, ЭЭГ, УЗИ, рентгенологического и эндоскопического иссле-дования и т.д.).
Анализируя полученные данные, медицинская сестра на вто-ром этапе сестринского процесса формулирует сестринский диагноз (установить существующие и потенциальные проблемы, возникаю-щие у пациента в виде реакций организма на его состояние (болезнь), факторы, способствующие или вызывающие развитие этих проблем; личностные особенности пациента, способствующие предупрежде-нию или разрешению этих проблем).
Когда медсестра выявляет проблемы пациента, она решает, кто из медицинских работников может помочь ему.
Проблемы, которые медсестра может разрешить или предупредить самостоятельно, являются сестринским диагнозом.
Сестринский диагноз, в отличие от врачебного, нацелен на выявле-ние боли, гипертермии , слабости, беспокойства и т.п., как выявление ответных реакций организма на заболевание. Медицинской сестре необходимо очень точно сформулировать диагнозы и установить их приоритетность и значимость для пациента.
Врачебный диагноз может оставаться неизменным в течение всей болезни. Сестринский диагноз может меняться каждый день и даже в течение дня по мере того, как изменяется реакция организма на болезнь. Сестринский диагноз предполагает сестринское лечение в пределах компетенции медицинской сестры.
Врачебный диагноз связан с возникшими патофизиологическими изменениями в организме, сестринский — с представлениями паци-ента о состоянии своего здоровья.
Сестринский диагноз — это клинический диагноз, устанавливае-мый профессиональной сестрой и характеризующий существующие или потенциальные проблемы здоровья пациента, которые сестра вследствие полученного ею образования и приобретенного опыта может и имеет право лечить. Так, например, боль, пролежни, страх, сложности адаптации представляют собой различные типы сестрин-ского диагноза. В 1982 г. появилось определение: «Сестринский диа-гноз — состояние здоровья пациента (нынешнее или потенциальное), установленное в результате проведенного сестринского обследования и требующее вмешательства с ее стороны».
Впервые международная классификация сестринских диагнозов была предложена в 1986 г. и дополнена в 1991 г. Всего перечень сес-тринских диагнозов включает 114 ключевых наименований, в числе которых гипертермия, боль, стресс, социальная самоизоляция, недо-статочная самогигиена, дефицит гигиенических навыков и санитар-ных условий, беспокойство, пониженная физическая активность, сниженная индивидуальная способность к адаптации и преодолению стрессовых реакций, излишнее питание, высокий риск инфицирова-ния и др.
Разработана терминология и система классификации сестринских диагнозов по примеру врачебных, иначе сестры не смогут общаться на понятном для всех профессиональном языке.
Существует несколько классификаций сестринских диагнозов. Выделяют физиологические, психологические, социальные, а также настоя-щие (одышка, кашель, кровотечение) и потенциальные (риск возникно-вения пролежней) сестринские диагнозы.
В настоящее время пользуются диагнозами, разработанными на уровне ЛПУ или учебного заведения.
Сестринских диагнозов может быть несколько, поэтому сестра выделяет диагнозы, на которые она будет реагировать в первую очередь. Это проблемы, которые беспокоят пациента в настоящий момент. Например, под наблюдением находится пациент 30 лет, с острым панкреатитом. У больного строгий постельный режим. Проблемы пациента, беспокоящие его в данное время, — опоясы-вающая боль, стрессовое состояние, тошнота, неукротимая рвота, слабость, отсутствие аппетита и сна, дефицит общения.
С тече-нием времени и прогрессированием заболевания могут появиться потенциальные проблемы, которые в настоящее время не сущест-вуют у пациента: присоединение инфекции, риск развития гной-ного перитонита, некроза и гнойного расплавления поджелудочной железы. В этих случаях пациенту потребуется экстренная операция. Приоритеты необходимы для установления очередности сестринс-ких вмешательств и рационального распределения сил, времени и ресурсов сестры. Приоритетных проблем не должно быть много — не более 2—3.
Давайте рассмотрим их с учетом приоритетов у нашего пациента. Из существующих проблем первое, на что должна обратить внима-ние медицинская сестра, это болевой синдром, неукротимая рвота, стресс. Другие проблемы — вторичные. Из потенциальных проблем, на которые в первую очередь необходимо будет обратить внимание при их возникновении, приоритетная — страх перед предстоящей операцией.
Очередность решения проблем должна быть определена самим пациентом. Совершенно очевидно, что в случаях угрозы жизни сестра сама должна определить, какую проблему она будет решать в первую очередь.
Первоначальными иногда могут быть и потенциальные проблемы. При наличии у пациента нескольких проблем невозможно удовлет-ворить их одновременно. Поэтому при разработке плана ухода сестре следует обсудить с пациентом (его семьей) первоочередность про-блем.
На третьем этапе медсестра должна заниматься планированием медицинской помощи для каждой приоритетной проблемы, она фор-мирует цели и план ухода.
Цели должны быть:
Реальными, достижимыми (нельзя ставить недостижимые цели);
С конкретно установленными сроками достижения каждой цели (краткосрочные и долгосрочные);
В формулировке термина пациента, а не сестры (пациент проде-монстрирует умение пользоваться ингалятором к определенному сроку).
Каждая цель включает три компонента действия, критерий (дата, время, расстояние), условие (с помощью чего-то или кого-то). Таким образом, цель — это то, чего хотят добиться пациент и сестра в резуль-тате реализации плана по уходу. Цели должны быть ориентированы на пациента и записаны простыми словами, чтобы каждая сестра понимала их однозначно.
Цели предусматривают только положительный результат:
Уменьшение или полное исчезновение симптомов, вызывающих страх у пациента или тревогу у сестры;
Улучшение самочувствия;
Расширение возможностей самоухода в рамках фундаментальных потребностей; изменения отношения к своему здоровью.
После формирования целей медсестра составляет план реализации целей (оказание медицинской помощи — уход за пациентом) с тем, чтобы больной и его семья смогли бы адаптироваться к изменениям, которые возможны в связи с проблемами со здоровьем. План должен быть конкретным, недопустимы общие фразы и рассуждения.
В част-ности, примерный индивидуальный план ухода за нашим пациентом с острым панкреатитом может иметь следующий вид:
Решение существующих проблем — ввести обезболивающее средс-тво, снять стрессовое состояние у пациента с помощью разговора, дать седативное средство, ввести противорвотное средство, чаще беседовать с пациентом, дать снотворное и т.п.;
Решение потенциальных проблем — голод, холод и покой, вве-дение антибиотиков, лечение перитонита, при необходимости операции убедить пациента, что она является единственным способом лечения перитонита, вселить в него уверенность в ее благополучном исходе.
Планирование осуществляется на основе стандартов сестринского вмешательства. В стандарте невозможно учесть все разнообразие кли-нических операций, поэтому их нельзя применять необдуманно.
План ухода обязательно записывается в сестринскую историю болезни, что обеспечивает его преемственность, контроль, последо-вательность.
Сестра обязана согласовать свой план с пациентом, который дол-жен активно участвовать в лечебном процессе.
Спланировав все мероприятия, медицинская сестра претворяет их в жизнь. Это будет четвертый этап сестринского процесса — осуществление плана сестринских вмешательств. Сестринские вме-шательства, записанные в плане ухода, — перечень действий, кото-рые предпринимает сестра для решения проблем конкретного паци-ента.
В плане по уходу может быть записано несколько возможных сест-ринских вмешательств для решения одной проблемы. Это позволяет и сестре, и пациенту чувствовать уверенность, что для достижения поставленных целей могут быть предприняты разные действия, а не только единственное вмешательство.
Сестринские вмешательства должны быть:
Основаны на научных принципах;
Конкретными и ясными, чтобы любая сестра могла выполнить то или иное действие;
Реальными для отведенного времени и квалификации сестры;
Направлены на решение конкретной проблемы и достижение пос-тавленной цели.
Сестринские действия подразумевают три типа сестринских вме-шательств: зависимые, независимые, взаимозависимые.
При зависимом вмешательстве действия сестры осуществляются по требованию или под наблюдением врача. Однако сестра в этом случае не должна автоматически выполнять указания врача. Она обязана определить правильно дозу, учесть противопоказания к назначению препарата, проверить, совместим ли он с другими и т.д. Уточнение назначений входит в компетенцию сестры. Медсестра, выполняющая неверное или ненужное предписание, профессионально некомпе-тентна и в той же степени ответственна за последствия.
При независимом вмешательстве действия сестры осуществляются по собственной инициативе. Это оказание помощи пациенту в само-обслуживании, обучение пациента различным приемам лечения и ухода за собой, организация досуга, советы пациенту относительно его здоровья, наблюдение за реакциями пациента на болезнь и лече-ние.
При взаимозависимом вмешательстве сестра сотрудничает с други-ми медицинскими работниками, пациентом и его родственниками, учитывая их планы и возможности. Сестринское вмешательство осуществляется сестрой в соответствии с установленным сестрин-ским диагнозом для достижения определенного результата. Его целью является обеспечение соответствующего ухода за пациентом, т.е. ока-зание ему помощи в выполнении жизненных потребностей; обучение и консультирование при необходимости пациента и его семьи.
Потребность пациента в помощи может быть временной, постоянной, реабилитирующей, в зависимости от вида и тяжести травмы. Временная помощь рассчитана на короткий период времени, когда существует дефицит самоухода при обострениях заболеваний и после хирурги-ческих вмешательств и т.д. Постоянная помощь пациенту требуется на протяжении всей жизни при реконструктивных операциях на пище-воде, желудке, кишечнике и др.
Известно, что реабилитация должна начинаться сразу же после операции, чтобы предотвратить возможные осложнения и помочь пациенту и его близким нормально действовать в новой для них сложной жизненной ситуации. Реабилитация — процесс длительный, порой продолжающийся всю жизнь. Важная роль в этом процессе отводится медицинской сестре, выполняющей роль сиделки, работа-ющей в составе группы по уходу за пациентом, в сотрудничестве с его близкими, с целью удовлетворения всех потребностей пациента.
Примером реабилитирующей помощи являются массаж, ЛФК, дыхательная гимнастика, беседа с пациентом. Среди методов осу-ществления мероприятий по уходу за пациентом с хирургическими заболеваниями большую роль играют беседа с пациентом и совет, который может дать медицинская сестра в определенной ситуации. Совет — это эмоциональная, интеллектуальная и психологическая помощь, которая помогает пациенту подготовиться к настоящим или предстоящим изменениям, возникающим из-за стресса, кото-рый всегда присутствует при обострении заболевания. Сестринский уход нужен для того, чтобы помочь пациенту решить возникающие проблемы со здоровьем, предотвратить появление потенциальных проблем и поддержать его здоровье.
На заключительном (пятом) этапе процесса осуществляется оцен-ка результата сестринского вмешательства (ухода). Его целью является оценка качества оказанной помощи, оценка полученных результатов и подведение итогов.
Важное значение на данном этапе имеет мнение пациента о про-веденных сестринских мероприятиях. В ходе оценки сестра судит об успехе этапов ухода, проверяя реакцию пациента и сравнивая ее с ожидаемой реакцией.
Оценка показывает, была ли достигнута конечная цель. Оценка всего сестринского процесса проводится в том случае, если пациент выписывается, если его перевели в другое лечебное учреждение или если он экзотировал.
Оценка производится постоянно, у неэкстренных больных — в начале и в конце смены. Если цель не достигнута, медсестра должна выяснить причину, для чего она анализирует весь сестринский про-цесс для выявления ошибки. В результате может быть изменена сама цель, могут быть пересмотрены критерии (сроки, расстояния), может быть откорректирован план сестринского вмешательства.
Таким образом, сестринский процесс играет важную роль в уходе и лечении пациента с хирургическими заболеваниями.
Он помогает медицинской сестре понять важность и значимость ее деятельности в процессе лечения пациента. Больше всех в этом процес-се выигрывает пациент. Чем больше соберет информации медсестра, тем больше она будет знать о своем подопечном и в плане заболевания, и в плане психологическом. Это помогает ей точнее выявить проблемы пациента и облегчить взаимоотношения с ним. От того, какие устанав-ливаются отношения между медицинской сестрой и пациентом, от их взаимопонимания нередко зависит исход заболевания.
Определить эффективность сестринского ухода можно, прежде всего, установив, достигнуты ли поставленные совместно с пациентом цели при их измеряемости и реальности. Они записываются в виде поведенческих реакций пациента, его словесной реакции, оценки сестрой тех или иных физиологических параметров. Время или дата проведения оценки указываются для каждой выявленной проблемы. Например, при оценке действия обезболивающего препарата оценка проводится через короткий промежуток времени, при выполнении других проблем — через продолжительное время; при образовании пролежней и оценке их состояния — ежедневно. Медсестра совместно с пациентом прогнозирует, когда они смогут достигнуть ожидаемого результата и провести его оценку.
Различают объективную оценку (реакция пациента на сестринский уход) и субъективную оценку (мнение пациента о достижении цели). В результате оценки можно отметить достижение цели, отсутствие ожидаемого результата или ухудшение состояния пациента, несмотря на проводимые сестринские вмешательства. Если поставленная цель достигнута, делается четкая запись в плане ухода: «Цель достигнута».
Определяя эффективность сестринского вмешательства, следует обсудить с пациентом его собственный вклад, а также вклад членов его семьи в достижение поставленной цели.
План по уходу целесообразен и дает положительный результат только в том случае, если он подвергается коррекции и пересматри-вается, когда в этом есть необходимость. Это особенно актуально при уходе за тяжелобольными, когда их состояние быстро изменяется.
Основания для изменения плана:
Цель достигнута, проблема снята;
Цель не достигнута;
Цель достигнута не полностью;
Возникла новая проблема или прежняя перестала быть столь актуальной.
Медицинская сестра, проводя текущую оценку эффективности сестринского ухода, должна постоянно задавать себе следующие воп-росы:
Имеется ли у меня вся необходимая информация?
Правильно ли я определила приоритетность действующих и потенциальных проблем?
Может ли быть достигнут ожидаемый результат?
Правильно ли выбраны вмешательства для достижения постав-ленной цели?
Обеспечивает ли уход положительные изменения в состоянии пациента?
Понимают ли все то, что я пишу в плане ухода?
Выполнение намеченного плана действий дисциплинирует меди-цинскую сестру и пациента. Оценка результатов сестринского вмеша-тельства дает возможность медицинской сестре установить сильные и слабые стороны в своей профессиональной деятельности.
Итак, итоговая оценка, являясь последним этапом сестринского процесса, так же важна, как и предыдущие этапы. Критическая оцен-ка письменного плана по уходу может гарантировать разработку и выполнение высоких стандартов ухода.
Применительно к медицинской деятельности, стандарт — это разработанный целенаправленный нормативный документ инди-видуального плана по выполнению соответствующего типа квали-фицированного хирургического сестринского ухода за конкретным пациентом, по выполнению ею медицинских манипуляций — модель алгоритма последовательных действий медсестры, обеспечивающих безопасность и качественное проведение сестринских процедур.
В настоящее время по инициативе Ассоциации медсестер России началась работа по нормированию профессиональной деятельнос-ти средних медицинских работников в соответствии с «Основными положениями стандартизации в здравоохранении». Впервые сдела-на попытка разработать комплексные стандарты по специальнос-ти «Сестринское дело». Данные стандарты содержат обязательный минимум требований к качеству медицинских услуг, оказываемых сестринским персоналом, имеющим базовый уровень среднего про-фессионального образования по специальности. Эти стандарты необ-ходимо внедрять в практику выполнения сестринского процесса и апробации в различных регионах России.
Методические подходы к постановке сестринских диагнозов
При организации рабочего процесса нужен рабочий вариант клас-сификации сестринских диагнозов. В его основу положены нарушения основных процессов жизнедеятельности организма (уже имеющиеся или возможные в будущем), что позволило распределить разнооб-разные сестринские диагнозы в 14 групп.
Это диагнозы, связанные с нарушением процессов:
Движения (снижение двигательной активности, нарушение коор-динации движений и др.);
Дыхания (затруднение дыхания, кашель продуктивный и не про-дуктивный, удушье и т.д.);
Кровообращения (отеки, аритмия и др.);
Питания (питание, значительно превышающее потребности орга-низма, ухудшение питания в связи с нарушением вкусовых ощу-щений, анорексия и др.);
Пищеварения (нарушение глотания, тошнота, рвота, запор и т.д.);
Мочевыделения (задержка мочи острая и хроническая, недержа-ние мочи и др.);
Всех видов гомеостаза (гипертермия, гипотермия, обезвожива-ние, снижение иммунитета и др.);
Поведения (отказ от приема лекарств, социальная самоизоляция, суицид и др.);
Восприятия и ощущения (нарушение слуха, зрения, вкуса, боль и др.);
Внимания (произвольного и непроизвольного);
Памяти (гипомнезия, амнезия, гипермнезия);
Мышления (снижение интеллекта, нарушение пространственной ориентации);
Изменения в эмоциональной и чувствительной сферах (страх, бес-покойство, апатия, эйфория, отрицательное отношение к личнос-ти медицинского работника, оказывающего помощь, к качеству проводимых манипуляций, одиночество и др.);
Изменения гигиенических потребностей (недостаток гигиеничес-ких знаний, навыков, дефицит заботы о своем здоровье, пробле-мы с медицинским обслуживанием и др.).-

 Вход
Вход